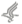Si desea obtener más información, visite http://www.nhlbi.nih.gov/health-spanish/health-topics/temas/copd/
¿Qué es la enfermedad pulmonar obstructiva crónica o EPOC?
La enfermedad pulmonar obstructiva crónica, o EPOC, es una enfermedad progresiva que causa dificultad para respirar. La palabra "progresiva" indica que la enfermedad empeora con el tiempo.
La EPOC puede causar tos con producción de grandes cantidades de mucosidad (una sustancia pegajosa), sibilancias (silbidos o chillidos al respirar), falta de aliento, presión en el pecho y otros síntomas.
La principal causa de la EPOC es el hábito de fumar. La mayoría de las personas que sufren EPOC fuman o solían fumar. La exposición a largo plazo a otros irritantes de los pulmones —como el aire contaminado, los vapores químicos o el polvo— también puede contribuir a la EPOC.
Revisión general
Para entender la EPOC es bueno entender cómo funcionan los pulmones. (En los Temas de salud hay un artículo en inglés, titulado “How the Lungs Work”, que explica el funcionamiento de los pulmones). El aire que usted respira baja por la tráquea a unas vías respiratorias llamadas bronquios, una especie de tubitos que se encuentran dentro de los pulmones.
Dentro de los pulmones, los bronquios se ramifican en miles de tubos más pequeños y delgados llamados bronquíolos. Estos tubos terminan en racimos de sacos de aire redondeados llamados alvéolos.
Por las paredes de esos sacos de aire o alvéolos pasan unos vasos sanguíneos pequeños llamados capilares. Cuando el aire llega a los alvéolos, el oxígeno pasa por las paredes de los alvéolos a la sangre de los capilares. Al mismo tiempo, el dióxido de carbono, que es un gas de desecho, pasa de los capilares a los alvéolos. Este proceso se llama intercambio gaseoso.
Los bronquios y los alvéolos son elásticos. Cuando usted inhala o toma aire, cada alvéolo se llena de aire como si fuera un globo diminuto. Cuando exhala o deja salir el aire, los alvéolos se desinflan y el aire sale.
En la EPOC, la cantidad de aire que entra y sale por las vías respiratorias disminuye por una o más de las siguientes razones:
- Los bronquios y los alvéolos pierden su elasticidad.
- Las paredes que separan muchos de los alvéolos están destruidas.
- Las paredes de los bronquios se vuelven gruesas e inflamadas.
- Los bronquios producen más mucosidad que en condiciones normales y esta mucosidad puede obstruirlos.
Pulmones normales y pulmones con EPOC
La figura A muestra la ubicación de los pulmones y las vías respiratorias en el cuerpo. En el recuadro se observa un corte transversal detallado de los bronquíolos y los alvéolos. La figura B muestra unos pulmones afectados por la EPOC. En el recuadro se observa un corte transversal detallado de los bronquíolos y las paredes alveolares que están lesionados por la enfermedad.
En los Estados Unidos el término "EPOC" abarca dos enfermedades principales: el enfisema y la bronquitis crónica. (Nota: El artículo sobre bronquitis en los Temas de salud habla sobre la bronquitis aguda y sobre la bronquitis crónica).
En el enfisema, las paredes que separan muchos de los alvéolos están lesionadas. Por esta razón, los alvéolos pierden su forma normal y se aflojan. Este tipo de lesión también puede destruir las paredes de los alvéolos, lo cual da origen a que haya menos alvéolos y sean más grandes, en vez de muchos alvéolos diminutos. Si esto sucede, disminuye el intercambio gaseoso en los pulmones.
En la bronquitis crónica, la capa que cubre el interior de las vías respiratorias está constantemente irritada e inflamada. Esto hace que esta capa se vuelva gruesa. Dentro de las vías respiratorias se forman grandes cantidades de mucosidad, lo cual hace que sea difícil respirar.
La mayoría de las personas que tienen EPOC sufren enfisema y bronquitis crónica al mismo tiempo. Por eso, el término general "EPOC" es más apropiado.
Perspectivas
La EPOC es una causa importante de discapacidad y ocupa el tercer lugar entre las causas de muerte en los Estados Unidos. En la actualidad, millones de personas tienen un diagnóstico de EPOC. Es posible que muchas más personas tengan la enfermedad sin saberlo.
La EPOC aparece lentamente. Los síntomas a menudo empeoran con el tiempo y pueden limitar la capacidad de la persona de realizar sus actividades cotidianas. La EPOC grave puede impedirle realizar incluso las actividades elementales, como caminar, cocinar o encargarse de su cuidado personal.
Casi siempre la EPOC se diagnostica en personas de edad madura o avanzada. La enfermedad no se transmite de persona a persona, es decir, no es contagiosa.
Aún no existe cura para la EPOC y los médicos no saben cómo revertir los daños que la enfermedad causa en las vías respiratorias y los pulmones. Sin embargo, los tratamientos y los cambios en el estilo de vida pueden ayudarle a que se sienta mejor, permanezca más activo y retrase la progresión de la enfermedad.
Otros nombres de la enfermedad pulmonar obstructiva crónica o EPOC
- Bronquitis crónica
- Enfermedad obstructiva crónica de las vías respiratorias
- Enfermedad obstructiva crónica de los pulmones
- Enfisema
¿Cuáles son las causas de la enfermedad pulmonar obstructiva crónica o EPOC?
Por lo general, la exposición prolongada a irritantes que lesionan los pulmones y las vías respiratorias es la causa de la EPOC.
En los Estados Unidos, el irritante más común que causa EPOC es el humo del cigarrillo. El humo de pipa, cigarro y otros tipos de tabaco también puede causar EPOC, si se respira el humo.
Respirar el humo de otros fumadores, el aire contaminado por la polución, los vapores químicos o el polvo del medio ambiente o del trabajo también puede contribuir a la EPOC. (La exposición al humo de otros fumadores se llama tabaquismo pasivo).
En raras ocasiones, una alteración genética llamada deficiencia de alfa-1-antitripsina podría desempeñar un papel importante en las causas de la EPOC. Las personas que sufren esta enfermedad tienen concentraciones bajas de alfa–1–antitripsina, una proteína que se produce en el hígado.
Las concentraciones bajas de esta proteína pueden facilitar el daño pulmonar y la EPOC si la persona está expuesta al humo o a otros irritantes pulmonares. Si una persona tiene esta enfermedad y fuma, la EPOC puede empeorar muy rápidamente.
Algunas personas que sufren asma pueden presentar EPOC. El asma es una enfermedad crónica (constante) de los pulmones que causa inflamación y estrechamiento de las vías respiratorias. Por lo general, el tratamiento del asma resuelve la inflamación y el estrechamiento. Si esto no sucede, puede presentarse la EPOC.
¿Quiénes corren el riesgo de sufrir enfermedad pulmonar obstructiva crónica o EPOC?
El principal factor de riesgo de la EPOC es el hábito de fumar. La mayoría de las personas que sufren EPOC fuman o solían fumar. Las personas que tienen antecedentes familiares de EPOC tienen más probabilidades de presentar esta enfermedad si fuman.
La exposición prolongada a otros irritantes pulmonares también es un factor de riesgo de la EPOC. Entre otros irritantes pulmonares se cuentan el humo producido por personas que fuman, el aire contaminado y la presencia de vapores químicos y el polvo del medio ambiente o del trabajo. (La exposición al humo de otros fumadores se llama tabaquismo pasivo).
La mayoría de las personas que sufren EPOC tienen por lo menos 40 años al inicio de los síntomas. La EPOC también puede presentarse en personas menores de 40 años, pero esta situación es poco común. Por ejemplo, esto puede ocurrir si una persona tiene deficiencia de alfa–1–antitripsina, que es una alteración genética.
¿Cuáles son los signos y síntomas de la enfermedad pulmonar obstructiva crónica o EPOC?
Al comienzo, es posible que la EPOC no cause síntomas o que estos sean leves. A medida que la enfermedad empeora, los síntomas se agravan. Los signos y síntomas comunes de la EPOC son:
- Tos persistente o que produce mucha mucosidad (esta tos se conoce como "tos de fumador")
- Sensación de falta de aire, especialmente durante la actividad física
- Sibilancias (silbidos o chillidos que se producen al respirar)
- Presión en el pecho
Si usted tiene EPOC, es posible que le den resfriados o gripe con frecuencia.
No todas las personas que presentan los síntomas mencionados tienen EPOC. Por otra parte, no todas las personas que tienen EPOC presentan estos síntomas. Algunos de los síntomas de la EPOC se parecen a los síntomas de otras enfermedades y problemas de salud. El médico puede averiguar si usted tiene EPOC.
Si los síntomas son leves es posible que usted no los note o que adapte su estilo de vida para que le sea más fácil respirar. Por ejemplo, tal vez decida tomar el ascensor en vez de subir o bajar por las escaleras.
Con el tiempo los síntomas pueden volverse lo suficientemente intensos como para ir al médico. Por ejemplo, se puede quedar sin aliento cuando esté realizando un ejercicio pesado.
La intensidad de los síntomas dependerá del grado de daño pulmonar que tenga. Si sigue fumando, el daño ocurrirá más rápidamente que si deja de fumar.
La EPOC grave puede causar otros síntomas, como hinchazón de los tobillos, los pies o las piernas, pérdida de peso y disminución de la capacidad muscular.
Algunos síntomas graves podrían requerir tratamiento en un hospital. Usted (con la ayuda de sus familiares o amigos, si no puede hacerlo solo) debe buscar atención médica de urgencia:
- Si le cuesta trabajo recobrar el aliento o hablar.
- Si los labios o las uñas se le ponen morados o grises (esto indica bajas concentraciones de oxígeno en la sangre).
- Si no está mentalmente alerta.
- Si el corazón le late muy rápido.
- Si el tratamiento que se le recomendó para cuando sus síntomas empeoraran no está dando resultado.
¿Cómo se diagnostica la EPOC?
El médico diagnostica la EPOC con base en los signos y síntomas, los antecedentes médicos y familiares, y los resultados de algunas pruebas.
Es posible que su médico le pregunte si fuma o si ha estado en contacto con irritantes pulmonares, como humo de personas que fuman, aire contaminado, vapores químicos o polvo.
Si usted tiene tos permanente, dígale al médico desde cuándo la ha tenido, qué tanto tose y cuánta mucosidad expectora al toser. Cuéntele también si hay otras personas con EPOC en su familia.
El médico lo examinará y le auscultará el pecho con el estetoscopio en busca de sibilancias (silbidos o chillidos al respirar) o de otros ruidos anormales. Es posible que también le recomiende una o más pruebas para diagnosticar la EPOC.
Pruebas de función pulmonar
Las pruebas de función pulmonar miden la cantidad de aire que usted puede inhalar y exhalar, la rapidez con que puede sacar el aire de los pulmones y qué tan bien los pulmones pasan el oxígeno a la sangre.
La prueba principal para diagnosticar la EPOC es la espirometría. También pueden realizarse otras pruebas de función pulmonar, como la determinación de la capacidad de difusión pulmonar. (En Temas de salud hay también un artículo en inglés sobre este tema, titulado “Lung Function Tests”).
Espirometría
En esta prueba indolora un técnico le pedirá que respire profundo y que sople luego con la mayor fuerza posible por un tubo que está conectado a un aparato pequeño. El aparato se llama espirómetro.
El espirómetro mide la cantidad de aire que usted exhala o saca de los pulmones y la rapidez con que lo hace.
Espirometría
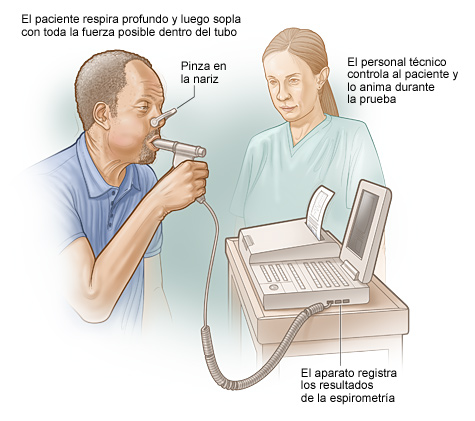
La ilustración muestra cómo se hace una espirometría. El paciente respira profundo y luego sopla con fuerza por un tubo conectado al espirómetro. El espirómetro mide la cantidad de aire exhalado. También mide la velocidad con que se exhaló.
El médico puede hacerle inhalar una medicina que despeja las vías respiratorias y luego pedirle que sople por el tubo de nuevo. Luego puede comparar los resultados que se obtuvieron antes y después de tomar la medicina.
La espirometría puede detectar la EPOC mucho antes de que se presenten síntomas. El médico también puede usar los resultados de esta prueba para averiguar qué tan grave es la EPOC que usted sufre y ayudarle a fijar las metas del tratamiento.
Los resultados de la prueba también pueden servir para saber si alguna otra enfermedad, como el asma o la insuficiencia cardíaca, está causando sus síntomas.
Otras pruebas
Es posible que el médico le recomiende otras pruebas, como:
- Una radiografía de tórax o una tomografía computarizada de tórax. En estas pruebas se obtienen imágenes de las estructuras del interior del pecho, como el corazón, los pulmones y los vasos sanguíneos. Las imágenes pueden mostrar signos de EPOC. También pueden mostrar si alguna otra enfermedad, como la insuficiencia cardíaca, está causando los síntomas.
- Un análisis de gases arteriales. Esta prueba de sangre mide la concentración de oxígeno de la sangre en una muestra que se obtiene de una arteria. Los resultados permiten determinar qué tan grave es la EPOC y si usted necesita oxigenoterapia, que es un tipo de terapia con oxígeno.
¿Cómo se trata la EPOC?
Hasta el momento no hay cura para la EPOC. Sin embargo, los cambios en el estilo de vida y los tratamientos pueden lograr que usted se sienta mejor y permanezca más activo, y pueden retrasar la progresión de la enfermedad.
Los objetivos del tratamiento son:
- Aliviar los síntomas
- Retrasar la progresión de la enfermedad
- Mejorar la tolerancia al ejercicio (la capacidad de mantenerse activo)
- Prevenir y tratar las complicaciones
- Mejorar la salud en general
Es posible que el médico general le aconseje ir a un neumólogo para que éste colabore en el tratamiento. Este médico se especializa en el tratamiento de personas con trastornos pulmonares.
Cambios en el estilo de vida
Dejar de fumar y evitar los irritantes pulmonares
Dejar de fumar es el paso más importante que usted puede dar para tratar la EPOC. Pregúntele a su médico qué programas y productos pueden ayudarle a dejar el hábito.
Si le cuesta trabajo dejar de fumar sin ayuda, contemple la posibilidad de inscribirse en un grupo de apoyo. Muchos hospitales, empresas y grupos comunitarios ofrecen clases para ayudar a la gente a dejar de fumar. Pida a sus familiares y amigos que lo apoyen en sus esfuerzos por dejar el hábito.
Además, evite el humo de otros fumadores y los lugares en los que haya polvo, vapores químicos u otras sustancias tóxicas que se puedan inhalar.
Si desea más información sobre cómo dejar de fumar, consulte el artículo “Smoking and Your Heart” (en inglés solamente), en los Temas de salud, y el folleto "Your Guide to a Healthy Heart" (en inglés solamente), del Instituto Nacional del Corazón, los Pulmones y la Sangre. Aunque estos recursos se centran en la salud cardíaca, contienen información básica sobre cómo dejar de fumar.
Otros cambios en el estilo de vida
Si usted tiene EPOC, es posible que tenga dificultades para comer lo suficiente a causa de los síntomas, como falta de aliento y agotamiento. (Esta situación es más frecuente en los casos graves de la enfermedad).
Si esto sucede, quizá no reciba todas las calorías y los nutrientes que necesita, lo cual puede empeorar los síntomas y elevar el riesgo de contraer infecciones.
Consulte con el médico sobre un plan de alimentación adecuado a sus necesidades nutricionales. Tal vez este le aconseje comer comidas más pequeñas y más frecuentes, descansar antes de comer y tomar vitaminas o suplementos nutricionales.
Pregúntele además qué tipo de actividades puede realizar sin peligro. Es posible que le cueste trabajo mantenerse activo debido a los síntomas. Sin embargo, la actividad física puede fortalecer los músculos que le ayudan a respirar y mejorar su bienestar general.
Medicinas
Broncodilatadores
Los broncodilatadores relajan los músculos que rodean las vías respiratorias. Esto las despeja y hace que sea más fácil respirar.
Según la gravedad de la EPOC, el médico puede recetarle broncodilatadores de acción inmediata o broncodilatadores de acción prolongada. Los de acción inmediata tienen un efecto que dura entre 4 y 6 horas y solo deben usarse cuando se necesiten. El efecto de los broncodilatadores de acción prolongada dura unas 12 horas o más. Estas medicinas se usan a diario.
La mayoría de los broncodilatadores se toman mediante un dispositivo llamado inhalador. Este dispositivo permite que la medicina llegue directamente a los pulmones. No todos los inhaladores se usan de la misma manera. Pídale al equipo de profesionales que lo atiende que le muestre la manera correcta de usar el inhalador.
Si su EPOC es leve, es posible que el médico solo le recete un broncodilatador inhalable de acción inmediata. En este caso, usted usará la medicina solamente cuando presente síntomas.
Si la EPOC es moderada o grave, el médico puede recetarle un tratamiento permanente con broncodilatadores de acción inmediata y prolongada.
Glucocorticoides (esteroides) inhalables
Los médicos recetan esteroides inhalables a las personas cuyos síntomas de EPOC se agudizan o empeoran. Estas medicinas pueden disminuir la inflamación de las vías respiratorias.
El médico puede pedirle que use esteroides inhalables por un período de prueba de entre 6 semanas y 3 meses para ver si estas medicinas le solucionan sus problemas respiratorios.
Vacunas
Vacuna contra la gripe
La gripe puede causar problemas graves en las personas que tienen EPOC. La vacuna contra la gripe puede disminuir el riesgo de contraer la gripe. Pregúntele al médico si debe aplicársela todos los años.
Vacuna antineumocócica
Esta vacuna reduce el riesgo de contraer neumonía por neumococo y de sufrir sus complicaciones. Las personas con EPOC corren más riesgo de sufrir neumonía que las que no tienen EPOC. Pregúntele al médico si debe ponerse esta vacuna.
Rehabilitación pulmonar
La rehabilitación pulmonar es un programa amplio que contribuye a mejorar la salud y el bienestar de las personas que tienen problemas respiratorios crónicos (constantes).
La rehabilitación pulmonar puede abarcar un programa de ejercicio, capacitación sobre el control de la enfermedad y asesoría psicológica y de nutrición. El programa tiene el objetivo de ayudarlo a permanecer más activo y a realizar sus actividades diarias.
El equipo de rehabilitación puede estar compuesto por médicos, enfermeras, fisioterapeutas, terapeutas respiratorios, especialistas en ejercicio y nutricionistas. Estos profesionales de la salud contribuyen a la creación de un programa que se ajuste a sus necesidades.
Oxigenoterapia
Si usted tiene EPOC grave y concentraciones bajas de oxígeno en la sangre, la oxigenoterapia puede ayudarlo a respirar mejor. Este tratamiento consiste en la administración de oxígeno mediante cánulas nasales o una mascarilla.
Es posible que usted necesite oxígeno adicional todo el tiempo o solo en ciertas ocasiones. Para algunas personas con EPOC grave, el uso de oxígeno adicional la mayor parte del día les permite:
- Realizar tareas o actividades con menos síntomas
- Proteger de lesiones al corazón y a otros órganos
- Dormir más por la noche y estar más despierto durante el día
- Vivir más tiempo
Cirugía
La cirugía puede beneficiar a algunas personas que sufren EPOC. Por lo general, la cirugía es el último recurso para las personas que tienen síntomas graves y que no han mejorado con medicinas.
Las cirugías para personas con EPOC asociado con enfisema consisten en bullectomía y en cirugía de reducción de volumen pulmonar. El trasplante de pulmón podría ser una alternativa para las personas que tienen EPOC muy grave.
Bullectomía
Cuando las paredes de los alvéolos o sacos de aire que se encuentran al final de los bronquios se destruyen, se forman espacios grandes llenos de aire llamados bullas. Estos espacios pueden volverse tan grandes que interfieren con la respiración. En la bullectomía los médicos extirpan una o más bullas grandes de los pulmones.
Cirugía de reducción del volumen pulmonar
En la cirugía de reducción del volumen pulmonar (LVRS, por su sigla en inglés) los cirujanos extraen los tejidos lesionados de los pulmones. Así los pulmones funcionan mejor. En pacientes cuidadosamente seleccionados, esta cirugía puede mejorar la respiración y la calidad de vida.
Trasplante de pulmón
El trasplante de pulmón puede beneficiar a las personas que tienen EPOC muy grave. Durante el trasplante de pulmón se extrae el pulmón lesionado y se reemplaza por un pulmón sano de donante muerto.
El trasplante de pulmón puede mejorar su función pulmonar y su calidad de vida. Sin embargo, el trasplante de pulmón implica muchos riesgos, entre ellos, infecciones. La cirugía puede causar la muerte si el organismo del receptor rechaza el pulmón trasplantado.
Si usted tiene EPOC muy grave, pregúntele a su médico si el trasplante de pulmón es una alternativa en su caso. Pídale que le hable de los beneficios y riesgos de este tipo de cirugía.
Control de las complicaciones
Por lo general, los síntomas de la EPOC empeoran lentamente con el tiempo. Sin embargo, también pueden agravarse repentinamente. Por ejemplo, un resfriado, una gripe o una infección pulmonar pueden empeorar los síntomas rápidamente. Es posible que le cueste mucho más trabajo respirar. También puede sentir presión en el pecho, aumento de la tos, cambios en el color o la cantidad del esputo (expectoración) y fiebre.
Llame al médico de inmediato si sus síntomas empeoran de repente. Tal vez este le recete antibióticos para tratar la infección y otras medicinas, como broncodilatadores y esteroides inhalables, para que respire mejor.
Para algunos síntomas graves puede ser necesario recibir tratamiento en un hospital. Si desea más información, consulte el apartado "¿Cuáles son los signos y síntomas de la EPOC?"
¿Cómo se puede prevenir la EPOC?
Se pueden tomar medidas para prevenir la EPOC antes de que comience. Si usted ya tiene EPOC, puede tomar medidas para prevenir las complicaciones y retrasar la progresión de la enfermedad.
Prevenir la EPOC antes de que comience
La mejor manera de hacerlo es no comenzar a fumar o dejar de fumar antes de que presente la enfermedad. La principal causa de la EPOC es el hábito de fumar. Si fuma, pregúntele a su médico qué programas y productos pueden ayudarle a dejar el hábito.
Si tiene dificultades para hacerlo por su cuenta, contemple la posibilidad de inscribirse en un grupo de apoyo. Muchos hospitales, empresas y grupos comunitarios ofrecen clases para ayudar a dejar de fumar. Pídales a sus familiares y amigos que lo apoyen en sus esfuerzos por dejar el hábito.
Además, trate de evitar los irritantes pulmonares que puedan contribuir a la EPOC, como el humo producido por personas que fuman, el aire contaminado, los vapores químicos y el polvo. (La exposición al humo de otros fumadores se llama tabaquismo pasivo).
Si desea más información sobre cómo dejar de fumar, lea el artículo “Smoking and Your Heart” (en inglés solamente) de los Temas de salud y el folleto "Your Guide to a Healthy Heart" (en inglés solamente), del Instituto Nacional del Corazón, los Pulmones y la Sangre. Aunque estos recursos se centran en la salud cardíaca, contienen información básica sobre cómo dejar de fumar.
Prevenir complicaciones y retrasar la progresión de la EPOC
Si tiene EPOC, el paso más importante que puede dar es dejar de fumar. Dejar el hábito puede contribuir a prevenir las complicaciones y retrasar la progresión de la enfermedad. Además debería evitar la exposición a los irritantes pulmonares que se mencionaron anteriormente.
Cumpla con sus tratamientos para la EPOC exactamente como el médico se lo haya indicado. Estos tratamientos le ayudarán a respirar con más facilidad, a mantenerse más activo y a evitar o controlar los síntomas graves.
Pregúntele al médico si debe aplicarse las vacunas contra la gripe y la neumonía, y cuándo debe hacerlo. Estas vacunas pueden disminuir sus probabilidades de contraer estas enfermedades, que representan un importante riesgo de salud para las personas con EPOC.
Vivir con EPOC
Hasta el momento, la EPOC no tiene cura. Sin embargo, usted puede tomar medidas para controlar los síntomas y retrasar la progresión de la enfermedad. Puede hacer lo siguiente:
- Evitar las sustancias que irriten los pulmones
- Recibir atención médica continua
- Controlar la enfermedad y sus síntomas
- Prepararse para las emergencias
Evitar las sustancias que irriten los pulmones
Si fuma, deje de hacerlo. La principal causa de la EPOC es el hábito de fumar. Hable con su médico sobre programas y productos que puedan ayudarle a dejar el hábito.
Si tiene dificultades para hacerlo por su cuenta, contemple la posibilidad de inscribirse en un grupo de apoyo. Muchos hospitales, empresas y grupos comunitarios ofrecen clases para ayudar a dejar de fumar. Pídales a sus familiares y amigos que lo apoyen en sus esfuerzos por dejar el hábito.
Además, trate de evitar los irritantes pulmonares que puedan contribuir a la EPOC, como el humo producido por personas que fuman, el aire contaminado, los vapores químicos y el polvo. (La exposición al humo de otros fumadores se llama tabaquismo pasivo).
No permita la presencia de estos irritantes en su casa. Si es necesario pintar su casa o fumigarla contra insectos, planee estas actividades para cuando pueda estar fuera de su casa por un tiempo.
Mantenga las ventanas cerradas y, si es posible, quédese en la casa cuando afuera haya mucha contaminación ambiental o mucho polvo.
Recibir atención médica continua
Si usted tiene EPOC, es importante que reciba atención médica continua. Tome todas sus medicinas según le haya indicado el médico. No olvide conseguir sus medicinas antes de que se le acaben. Lleve a sus consultas de control una lista de todas las medicinas que esté tomando.
Pregúntele al médico si debe aplicarse las vacunas contra la gripe y la neumonía, y cuándo debe hacerlo. Pregúntele además si la EPOC puede aumentar su riesgo de sufrir otras enfermedades, como enfermedad coronaria, cáncer de pulmón y neumonía.
Controle la EPOC y sus síntomas
Usted puede hacer varias cosas para controlar la EPOC y sus síntomas. Por ejemplo:
- Realice sus actividades lentamente.
- Ponga en un sitio de fácil acceso las cosas que necesita a menudo.
- Busque formas muy sencillas de cocinar, limpiar y realizar otras tareas. Por ejemplo, puede usar una mesita o carrito con ruedas para llevar objetos de un lado a otro y una vara o unas pinzas de mango largo para alcanzar cosas.
- Pida ayuda si necesita mover algo de un lugar a otro de la casa para que no tenga que subir y bajar escaleras tan seguido.
- Use ropa holgada y elija ropa y zapatos fáciles de poner y quitar.
Según la gravedad de su enfermedad, tal vez le convenga pedirles a sus familiares y amigos que le ayuden con las tareas cotidianas.
Prepararse para las emergencias
Si usted tiene EPOC, es importante que sepa cuándo debe buscar ayuda y dónde debe acudir para encontrarla. Debe recibir atención de urgencias si tiene síntomas agudos, como dificultad para respirar o hablar. Si desea más información sobre estos síntomas agudos, consulte el apartado "¿Cuáles son los signos y síntomas de la EPOC?"
Llame al médico si nota que sus síntomas están empeorando o si tiene signos de infección, por ejemplo, fiebre. Es posible que este le modifique o ajuste el tratamiento para aliviar y tratar los síntomas.
Tenga a mano los números de teléfono de su médico, del hospital y de una persona que pueda llevarlo a recibir atención médica en caso de urgencia. También debe tener a mano las indicaciones para llegar al consultorio del médico y al hospital, y una lista de todas las medicinas que toma.
Aspectos emocionales y necesidad de apoyo
Tener EPOC puede causar temor, ansiedad, depresión y estrés. Dígale a su equipo de profesionales de la salud cómo se siente. También podría ser útil hablar con un consejero profesional. Si está muy deprimido, tal vez el médico le recomiende tomar medicinas o hacerse otros tratamientos que puedan mejorar su calidad de vida.
Inscribirse en un grupo de apoyo para pacientes con EPOC puede servirle para adaptarse a vivir con esta enfermedad. Podrá ver cómo han lidiado con la situación otras personas que sufren los mismos síntomas. Pregúntele al médico si sabe de grupos locales de apoyo o averigüe en un centro médico de la zona.
El apoyo de familiares y amigos también puede aliviar el estrés y la ansiedad. Dígales a sus seres queridos cómo se siente y qué pueden hacer para ayudarlo.
Estudios clínicos
El Instituto Nacional del Corazón, los Pulmones y la Sangre (NHLBI) se ha comprometido firmemente a apoyar las investigaciones encaminadas a prevenir y tratar las enfermedades y problemas del corazón, los pulmones y la sangre, así como los trastornos del sueño.
Las investigaciones respaldadas por el NHLBI han conducido a muchos avances en los conocimientos médicos y la atención de los pacientes. Por ejemplo, estas investigaciones han revelado algunas de las causas de las enfermedades pulmonares crónicas, así como formas de prevenirlas y tratarlas.
Todavía quedan por responder muchas preguntas acerca de las enfermedades crónicas de los pulmones, entre ellas la EPOC. El NHLBI sigue apoyando las investigaciones que tienen como meta aprender más acerca de ellas. Por ejemplo, las investigaciones sobre la EPOC que cuentan con el respaldo del NHLBI abarcan estudios que exploran lo siguiente:
- De qué manera pueden ciertas medicinas y otros tratamientos servir para tratar la EPOC y mejorar la calidad de vida de las personas que tienen esta enfermedad.
- Si ciertos factores genéticos elevan el riesgo de presentar lesiones pulmonares que causen EPOC.
- Si un programa de actividad física autodirigido por el paciente con EPOC es rentable y puede ayudarle a funcionar mejor.
- De qué manera un programa de preparación sobre formas de lidiar con los síntomas puede mejorar la calidad de vida de las personas con EPOC y de quienes las cuidan.
- Si las propiedades físicas de la mucosidad desempeñan un papel en el empeoramiento de la EPOC, especialmente en la bronquitis crónica.
- De qué manera contribuyen las bacterias y las toxinas de los pulmones, la boca y el aparato digestivo a la EPOC y otras enfermedades pulmonares.
Muchas de estas investigaciones dependen de que haya voluntarios dispuestos a participar en los estudios clínicos. Los estudios clínicos ensayan nuevas formas de prevenir, diagnosticar o tratar diversas enfermedades o problemas de salud.
Por ejemplo, los tratamientos nuevos para una enfermedad o problema de salud (medicinas, dispositivos médicos, cirugías o intervenciones) se ensayan en voluntarios que tienen la enfermedad. Los ensayos muestran si un tratamiento es inofensivo y eficaz en seres humanos antes de que se ponga a disposición del público en general.
Al participar en un estudio clínico usted puede tener acceso a nuevos tratamientos antes de que estén al alcance de todo el mundo. Además, cuenta con el apoyo de un equipo de profesionales de salud que probablemente controlará su salud atentamente. Incluso si usted no se beneficia directamente de los resultados de un estudio clínico, la información que se reúna en el estudio puede ayudar a otras personas y sumarse a los conocimientos científicos.
Si usted se ofrece como voluntario para participar en un estudio clínico, le explicarán en detalle la investigación. Le hablarán de los tratamientos y pruebas que le pueden hacer y de los beneficios y riesgos que éstos pueden implicar. Se le dará también la oportunidad de hacer preguntas sobre la investigación. Este proceso se conoce como consentimiento informado.
Si usted acepta participar en el estudio, se le pedirá que firme un formulario de consentimiento informado. Este formulario no es un contrato. Usted tiene derecho a retirarse de un estudio en cualquier momento y por cualquier motivo. Además, tiene derecho a enterarse de los nuevos riesgos que surjan durante el estudio o de los descubrimientos que se hagan durante éste.
Si desea más información sobre los estudios clínicos relacionados con la EPOC, hable con su médico. También puede visitar los siguientes sitios web para enterarse un poco más acerca de las investigaciones clínicas y para buscar estudios clínicos:
- http://clinicalresearch.nih.gov
- www.clinicaltrials.gov
- www.nhlbi.nih.gov/studies/index.htm
- www.researchmatch.org
Enlaces a otras fuentes de información sobre la enfermedad pulmonar obstructiva crónica (EPOC)
Recursos del NHLBI (en español)
Recursos del NHLBI (solo en inglés)
- COPD: Learn More, Breathe Better
- How the Lungs Work (Health Topics)
- Lung Function Tests (Health Topics)
- Oxygen Therapy (Health Topics)
- Pulmonary Rehabilitation (Health Topics)
- Story of Success: COPD
Recursos del NHLBI (bilingües: en inglés y español)
- "Breathing Better With a COPD Diagnosis/Cómo respirar mejor cuando se tiene la enfermedad pulmonar obstructiva crónica"
- "COPD: Are You at Risk?/ ¿Corre usted el riesgo de sufrir la enfermedad pulmonar obstructiva crónica?"
Recursos que no pertenecen al NHLBI (en español)
- Bronquitis crónica (MedlinePlus)
- Enfermedad de obstrucción pulmonar crónica (MedlinePlus)
- Enfisema (MedlinePlus)
Estudios clínicos (solo en inglés)
- Clinical Trials (Health Topics)
- Current Research (ClinicalTrials.gov)
- NHLBI Clinical Trials
- NIH Clinical Research Trials and You (National Institutes of Health)
- ResearchMatch (funded by the National Institutes of Health)