Los senos
El proceso del cáncer
Factores de riesgo
Síntomas
Detección y Diagnóstico
Estadificación
Tratamiento
Obtención de una segunda opinión
Reconstrucción del seno
Nutrición y actividad física
Cuidados de seguimiento
Fuentes de apoyo
La participación en la investigación del cáncer
Glosario
Acerca de este folleto
Este folleto del Instituto Nacional del Cáncer (National Cancer Institute, NCI, en inglés) es sobre el cáncer* de seno. El cáncer de seno es el tipo más común de cáncer entre las mujeres de Estados Unidos (después del cáncer de piel). Cada año, más de 192 000 mujeres estadounidenses son diagnosticadas con cáncer de seno.El cáncer de seno se presenta también en los hombres. Cada año, cerca de 2 000 hombres en este país reciben la noticia que tienen cáncer de seno. La mayor parte de la información en este folleto se aplica tanto a los hombres como a las mujeres con cáncer de seno.
Usted puede obtener información específica, en inglés, acerca del cáncer de seno en los hombres en el portal del Instituto Nacional del Cáncer en http://www.cancer.gov/cancertopics/types/breast y por medio del Servicio de Información sobre el Cáncer en el teléfono 1‑800‑422‑6237 (1‑800‑4‑CANCER).
Hay disponible información específica acerca del cáncer de seno en los hombres en el portal del Instituto Nacional del Cáncer en http://www. cancer.gov/espanol y por medio del Servicio de Información sobre el Cáncer del NCI en el teléfono 1‑800‑422‑6237.
Este folleto trata del diagnóstico, de las opciones de tratamiento según el estadio, de la reconstrucción del seno y de cuidados de seguimiento. También describe cómo participar en estudios de investigación. Aprender sobre el cuidado médico para el cáncer de seno puede ayudarle a participar activamente en la toma de decisiones sobre su propio cuidado.
Este folleto tiene listas de preguntas que tal vez usted querrá hacer a su doctor. Muchas personas piensan que es útil llevar una lista de preguntas a la consulta médica. Para ayudarse a recordar lo que dijo el doctor, tal vez querrá tomar notas. También, posiblemente desee que le acompañe un pariente o amigo cuando hable con el doctor, para que tome notas, para que haga preguntas o simplemente para que escuche.
Los senos
En el interior de los senos de la mujer hay 15 ó 20 secciones llamadas lóbulos. Cada lóbulo está formado de muchas partes más pequeñas llamadas lobulillos. Los lobulillos contienen grupos de glándulas diminutas que pueden producir leche. Después del nacimiento del bebé, leche fluye del seno de la mujer desde los lobulillos al pezón por unos tubos delgados llamados conductos. El espacio entre los lobulillos y los conductos está lleno de grasa y de tejido fibroso.
Los senos tienen también vasos linfáticos. Estos vasos están conectados a masas de tejido pequeñas y redondas llamadas ganglios linfáticos. Hay grupos de ganglios linfáticos cerca del seno en la axila (sobaco), arriba de la clavícula y en el pecho detrás del esternón.
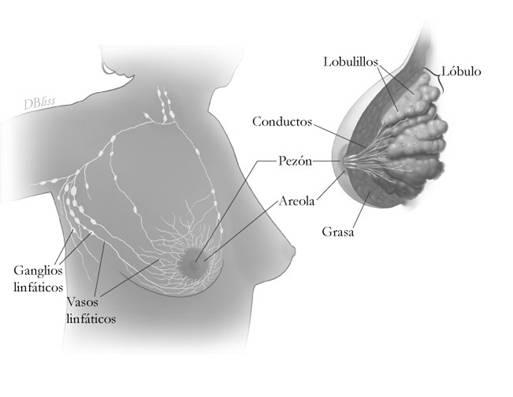 |
| Esta ilustración muestra los lóbulos y conductos dentro del seno. También muestra los ganglios linfáticos cerca del seno. |
El proceso del cáncer
El cáncer empieza en las células, las cuales son las unidades básicas que forman los tejidos. Los tejidos forman los senos y otras partes del cuerpo.
Las células normales crecen y se dividen para formar nuevas células a medida que el cuerpo las necesita. Cuando las células normales envejecen o se dañan, mueren, y son reemplazadas por células nuevas.
Algunas veces este proceso ordenado se descontrola. Células nuevas se siguen formando cuando el cuerpo no las necesita, y las células viejas o dañadas no mueren cuando deberían morir. Esta acumulación de células que no son necesarias forma, con frecuencia, una masa de tejido, que es lo que se llama tumor.
Los tumores en el seno pueden ser benignos (no cancerosos) o malignos (cancerosos). Los tumores benignos no son tan dañinos como los tumores malignos.
- Tumores benignos:
- Rara vez son una amenaza para la vida
- Pueden extirparse y, generalmente, no vuelven a crecer
- No invaden los tejidos de su derredor
- No se diseminan a otras partes del cuerpo
- Tumores malignos:
- Pueden poner la vida en peligro
- Pueden extirparse generalmente, pero algunas veces vuelven a crecer
- Pueden invadir y dañar órganos y tejidos cercanos (como la pared del tórax)
- Pueden diseminarse a otras partes del cuerpo
Las células cancerosas se pueden diseminar al desprenderse del tumor original. Entran en los vasos sanguíneos o en los vasos linfáticos, los cuales se ramifican a todos los tejidos del cuerpo. Las células cancerosas pueden encontrarse en los ganglios linfáticos cerca del seno. Las células cancerosas pueden adherirse a otros tejidos y crecer formando nuevos tumores que pueden dañar esos tejidos.
La diseminación del cáncer se llama metástasis. Para información sobre el cáncer de seno que se ha diseminado, vea la sección sobre Estadificación.
Factores de riesgo
Cuando le han dicho que tiene cáncer de seno, es natural preguntarse qué puede haber causado la enfermedad. Pero se desconocen las causas exactas del cáncer de seno. Los médicos rara vez saben por qué una mujer padece cáncer de seno y otra no.
Pero los médicos sí saben que cuando una mujer se golpea, se lastima o se toca los senos no se causa cáncer de seno. Y el cáncer de seno no es contagioso. Esta enfermedad no puede contagiarse o “pegarse” de otra persona.
Los médicos saben también que mujeres con ciertos factores de riesgo tienen más probabilidad que otras de padecer cáncer de seno. Un factor de riesgo es algo que puede aumentar la posibilidad de padecer una enfermedad.
Es posible evitar algunos factores de riesgo (como el consumo de alcohol). Pero la mayoría de los factores de riesgo (como tener antecedentes familiares de cáncer de seno) no se pueden evitar.
Los estudios han encontrado los siguientes factores de riesgo de cáncer de seno:
- Edad: Las probabilidades de padecer cáncer de seno aumentan conforme la mujer envejece. La mayoría de las mujeres tienen más de 60 años de edad cuando son diagnosticadas con cáncer de seno.
- Antecedentes personales de cáncer de seno: La mujer que ha tenido cáncer en un seno tiene un riesgo mayor de padecer esta enfermedad en su otro seno. Asimismo, tener ciertos tipos de células anormales en el seno (hiperplasia atípica, carcinoma lobulillar in situ [CLIS], o carcinoma ductal in situ [CDIS]) aumenta el riesgo de padecer cáncer invasor de seno. Estas enfermedades se descubren mediante una biopsia de seno.
- Antecedentes familiares: Su riesgo de presentar cáncer de seno es mayor si su madre, padre, hermana o hija, tuvo cáncer de seno. El riesgo es aún mayor si ese familiar tuvo cáncer antes de los 50 años de edad. El que otros familiares del lado de la madre o del padre tengan cáncer de seno o cáncer de ovario puede también aumentar el riesgo de una mujer.
- Ciertas alteraciones genéticas: Los cambios en ciertos genes, como BRCA1 o BRCA2, aumentan considerablemente el riesgo de cáncer de seno. En las familias en las que muchas mujeres han tenido la enfermedad, las pruebas pueden mostrar algunas veces la presencia de cambios genéticos específicos, poco comunes. Los proveedores médicos pueden sugerir formas para tratar de reducir el riesgo de cáncer de seno o para mejorar la detección de esta enfermedad en mujeres que tienen estas mutaciones en sus genes.
Además, los investigadores han descubierto regiones específicas en ciertos cromosomas que están asociadas con el riesgo de padecer cáncer de seno. Si una mujer tiene una mutación genética en una o varias de estas regiones, el riesgo de cáncer de seno podría aumentar levemente. El riesgo aumenta de acuerdo al número de mutaciones genéticas identificadas. Aunque estas mutaciones genéticas son más comunes en mujeres que las mutaciones BRCA1 o BRCA2, el riesgo de padecer cáncer de seno es mucho menor.
- Radioterapia al pecho: Las mujeres que han recibido radioterapia al pecho (incluyendo los senos) antes de los 30 años de edad tienen un riesgo mayor de padecer cáncer de seno. Esto incluye a mujeres que han recibido tratamiento con radiación para linfoma de Hodgkin. Los estudios muestran que cuanto más joven era la mujer cuando recibió el tratamiento de radiación, tanto mayor será el riesgo de que padezca cáncer de seno más tarde en su vida.
- Antecedentes relacionados con la reproducción y la menstruación:
- En cuanto más edad tiene la mujer cuando da a luz a su primer hijo, mayores son sus probabilidades de cáncer de seno.
- Las mujeres que nunca tuvieron hijos tienen un mayor riesgo de cáncer de seno.
- Las mujeres que empezaron su menstruación (tuvieron su primer período menstrual) antes de los 12 años tienen un riesgo mayor de cáncer de seno.
- Las mujeres que entraron en la menopausia después de los 55 años de edad tienen un riesgo mayor de cáncer de seno.
- Las mujeres que reciben terapia hormonal para la menopausia durante muchos años tienen un riesgo mayor de padecer cáncer de seno.
- Raza: En Estados Unidos, el cáncer de seno se diagnostica con más frecuencia en mujeres de raza blanca que en mujeres afroamericanas o negras, hispanas o latinas, asiáticas o nativas de las islas del Pacífico, indígenas americanas o nativas de Alaska.
- Densidad del seno: En una mamografía (radiografía del seno), los senos se ven con zonas de tejido denso y de tejido adiposo (tejido graso no denso). Las mujeres cuyas mamografías muestran zonas más grandes de tejido denso que las mamografías de mujeres de la misma edad tienen un riesgo mayor de cáncer de seno.
- Haber tomado dietilestilbestrol (DES): El dietilestilbestrol se recetó a algunas mujeres embarazadas en los Estados Unidos entre 1940 y 1971. (El DES ya no se da a mujeres embarazadas). Las mujeres que tomaron DES durante el embarazo pueden tener un riesgo ligeramente mayor de cáncer de seno. Se encuentra en estudio el posible efecto del DES en las hijas de esas mujeres.
- Obesidad o sobrepeso después de la menopausia: La posibilidad de tener cáncer de seno después de la menopausia es mayor en las mujeres que son obesas o tienen exceso de peso.
- Inactividad física: Las mujeres que son inactivas físicamente en su vida pueden tener un riesgo mayor de cáncer de seno.
- Consumo de alcohol: Algunos estudios sugieren que en cuanto más bebidas alcohólicas consume una mujer, mayor es su riesgo de cáncer de seno.
Que una mujer tenga un factor de riesgo no significa que vaya a tener cáncer de seno. La mayoría de las mujeres que tienen factores de riesgo nunca padecen cáncer de seno.
Se han estudiado otros posibles factores de riesgo. Por ejemplo, los investigadores están estudiando si una mujer que tiene una dieta con alto contenido de grasas o que está expuesta a ciertas sustancias en el medioambiente tiene un riesgo mayor de cáncer de seno. Los investigadores continúan estudiando estos y otros posibles factores de riesgo.
Síntomas
El cáncer de seno al principio generalmente no causa síntomas. Pero a medida que el tumor crece, puede cambiar la forma como se ve y se siente el seno. Los cambios comunes son:
- Un bulto o engrosamiento en el seno, cerca del mismo o en la axila
- Un cambio en el tamaño o forma del seno
- Piel del seno hendida o arrugada
- Un pezón sumido hacia dentro del seno
- Secreción (fluido) del pezón, especialmente si contiene sangre
- La piel del seno, del pezón o de la areola (área oscura de la piel en el centro del seno) puede verse escamosa, roja o hinchada. Puede tener rebordes u hoyuelos de tal manera que se ve como la cáscara de una naranja.
Usted debe ver a su proveedor de servicios médicos si hay algún síntoma que no desaparece. Con frecuencia, estos síntomas no son por cáncer. Pueden ser causados por otro problema de salud. Si usted tiene alguno de estos síntomas, debe decirlo a su proveedor de servicios médicos para que los problemas puedan diagnosticarse y tratarse.
Detección y Diagnóstico
Su médico puede examinarle para cáncer de seno antes de que usted tenga algún síntoma. Durante la consulta médica, su médico le preguntará sobre sus antecedentes médicos personales y familiares. Le hará un examen físico. Su médico puede darle órdenes para una o varias pruebas con imágenes, como lo es una mamografía. Los médicos recomiendan que las mujeres se realicen exámenes clínicos del seno y mamografías de detección periódicamente para encontrar el cáncer de seno a tiempo. Es más posible que el tratamiento sea efectivo cuando el cáncer de seno se encuentra temprano.
Usted querrá leer el folleto del Instituto Nacional del Cáncer, Cambios en el seno y el riesgo de padecer cáncer (Understanding Breast Changes, en inglés), que describe los tipos de cambios del seno y los exámenes selectivos de detección que se usan para encontrar dichos cambios.
Examen clínico del seno
En un examen clínico de seno, su proveedor de servicios médicos le revisa los senos. Es posible que le pida que levante sus brazos sobre su cabeza, que los deje colgar a los lados o que apriete sus manos contra las caderas.Su proveedor de servicios médicos se fija en la diferencia de tamaño o forma que haya entre los dos senos. Revisa la piel de cada seno buscando alguna erupción, hoyuelos u otros signos de irregularidad. Es posible que apriete los pezones para ver si hay algún fluido presente.
El proveedor de servicios médicos usa las yemas de los dedos para sentir bultos en todo el seno, en la axila y en la zona de la clavícula. En general, un bulto necesita ser del tamaño de un guisante o chícharo para poder sentirse. El examen se hace primero en un lado luego en el otro. Pueden revisarse los ganglios linfáticos cerca del seno para ver si están hinchados.
Si usted tiene un bulto, su proveedor de servicios médicos lo palpará para sentir el tamaño, forma y textura. También lo examinará para ver si se mueve con facilidad. Los bultos benignos con frecuencia se sienten diferentes de los cancerosos. Los bultos que son blandos, suaves y que se pueden mover son generalmente benignos. Un bulto duro, de forma irregular que parece estar fijo al seno es más probable que sea canceroso, pero se necesitan otras pruebas para diagnosticar la enfermedad.
Mamografía
Una mamografía es una radiografía (imagen de rayos X) de los tejidos dentro del seno. Por lo general, las mamografías pueden detectar un bulto en el seno antes de que éste pueda palparse. También pueden mostrar una agrupación de partículas muy pequeñas de calcio. Estas partículas se llaman microcalcificaciones. Los bultos o las partículas pueden deberse al cáncer, a células precancerosas o a otras causas. Es necesario hacer más exámenes para saber si hay células anormales.
Antes de que presenten síntomas, las mujeres deben realizarse mamografías de detección en forma periódica para detectar temprano el cáncer de seno:
- Las mujeres de 40 años y más deberán hacerse una mamografía cada uno o dos años.
- Las mujeres menores de 40 años y que tienen factores de riesgo de padecer cáncer de seno deberán preguntar a sus médicos si necesitan hacerse mamografías y con qué frecuencia.
Si la mamografía muestra una zona anormal en su seno, su doctor puede ordenar imágenes más claras y detalladas de dicha zona. Los doctores usan las mamografías de diagnóstico para aprender más sobre los cambios irregulares del seno, tales como bultos, dolor, engrosamiento, secreción del pezón o cambios en el tamaño y forma del seno. Las mamografías de diagnóstico pueden enfocarse en una zona específica del seno y pueden incluir técnicas especiales y más vistas que las mamografías de detección.
Para saber más sobre las mamografías, puede leer la hoja informativa del NCI Mamografías.
Otras pruebas de imágenes
Si se detecta una zona irregular durante un examen clínico del seno o una mamografía, el médico puede solicitar otras pruebas de imágenes:- Ecografía: Una mujer con un bulto u otro cambio en el seno puede realizarse una ecografía. Un dispositivo de ultrasonido emite ondas sonoras que no pueden ser escuchadas por el oído humano. Estas ondas rebotan en los tejidos del seno. Una computadora usa los ecos para producir una imagen. La imagen puede mostrar si un bulto es sólido o está lleno de líquido (un quiste), o una mezcla de ambos. Los quistes normalmente no son cancerosos. Pero un bulto sólido puede ser canceroso.
- Resonancia magnética (RM): La resonancia magnética usa un magneto potente conectado a una computadora. Produce imágenes detalladas de tejido del seno. Estas imágenes pueden mostrar la diferencia entre el tejido normal y el tejido enfermo.
Biopsia
Una biopsia es la extracción de tejido para buscar la presencia de células cancerosas. La biopsia es la única manera de saber con certeza si hay cáncer presente.Es posible que usted necesite una biopsia si se encuentra una zona anormal. Una zona anormal puede palparse durante un examen clínico del seno, pero puede no verse en una mamografía. O, una zona normal puede verse en una mamografía, pero puede no palparse durante un examen clínico del seno. En este caso, los médicos pueden usar procedimientos con imágenes (tales como mamografías, ecografías o resonancia magnética) para que les ayude a ver la zona y extirpar el tejido.
Es posible que su médico le recomiende a un cirujano o a un especialista en enfermedades del seno para que le hagan una biopsia. El cirujano o el médico extraerán líquido o tejido de su seno en una de las siguientes maneras:
- Biopsia de aspiración con aguja fina: Su médico usa una aguja fina para extraer células o líquido de un bulto en el seno.
- Biopsia por punción: Su médico usa una aguja gruesa para extraer una muestra de tejido del seno.
- Biopsia de piel: Si hay cambios en la piel en su seno, su médico puede tomar una muestra pequeña de piel.
- Biopsia quirúrgica: Su cirujano extrae una muestra de tejido.
- La biopsia por incisión toma una parte de un bulto o de una zona anormal.
- La biopsia por escisión extrae todo el bulto o la zona anormal.
Un patólogo examinará el tejido o el líquido que se haya extraído de su seno para ver si hay células cancerosas. Si se encuentran células cancerosas, el patólogo puede decir el tipo de cáncer del que se trata. El tipo más común de cáncer de seno es el carcinoma ductal. Este comienza en las células que revisten los conductos del seno. Otro tipo es el carcinoma lobulillar que comienza en los lobulillos del seno.
Exámenes de laboratorio en tejido del seno
Si usted tiene un diagnóstico de cáncer de seno, su doctor puede ordenar pruebas especiales de laboratorio para el tejido de seno que se extrajo:- Pruebas de receptores de hormonas: Algunos tumores del seno necesitan de hormonas para crecer. Estos tumores tienen receptores para las hormonas estrógeno, progesterona, o ambos. Si las pruebas de receptores de hormonas muestran que el tumor del seno tiene estos receptores, entonces la terapia hormonal suele recomendarse como una opción de tratamiento. Vea la sección de Terapia hormonal.
- Prueba HER2/neu: La proteína HER2/neu se encuentra en algunos tipos de células cancerosas. Esta prueba muestra si el tejido tiene demasiada proteína HER2/neu o muchas copias de su gen. Si el tumor de seno tiene demasiada proteína HER2/neu la terapia dirigida puede ser una opción de tratamiento. Vea la sección de Terapia dirigida.
Es posible que la obtención de los resultados de estas pruebas se lleve varias semanas. Los resultados ayudan a su doctor para que decida cuáles tratamientos de cáncer pueden ser una opción para usted.
- ¿Qué tipo de biopsia me harán? ¿Por qué?
- ¿Cuánto tiempo se llevará? ¿Estaré despierta? ¿Dolerá? ¿Me darán anestesia? ¿De qué clase?
- ¿Hay algún riesgo? ¿Qué posibilidad hay de una infección o sangrado después de la biopsia?
- ¿Me quedará alguna cicatriz?
- ¿Cuándo sabré los resultados?
- Si realmente tengo cáncer, ¿quién hablará conmigo sobre los próximos pasos? ¿Cuándo?
Estadificación
Si la biopsia muestra que usted tiene cáncer de seno, su médico necesita saber la extensión (estadio o etapa) de la enfermedad para ayudarle a elegir el mejor tratamiento. El estadio se determina por el tamaño del tumor, si el cáncer ha invadido tejidos cercanos y si se ha diseminado a otras partes del cuerpo.
La estadificación puede incluir análisis de sangre y otras pruebas:
- Gammagrafía ósea: El médico inyecta una pequeña cantidad de sustancia radiactiva en un vaso sanguíneo. Esta sustancia viaja por el torrente sanguíneo y se acumula en los huesos. Una máquina llamada escáner detecta y mide la radiación. El escáner crea imágenes de los huesos. Las imágenes pueden mostrar el cáncer que se ha diseminado a los huesos.
- Tomografía computarizada (TC): Los médicos a veces usan tomografías computarizadas para ver si el cáncer de seno se ha diseminado al hígado o a los pulmones. Un equipo de rayos X conectado a una computadora toma una serie de imágenes de su pecho o de su abdomen. Pueden inyectarle material de contraste en un vaso sanguíneo del brazo o de la mano. El material de contraste hace que sea más fácil ver las zonas anormales.
- Biopsia de ganglios linfáticos: Por lo general, el estadio del cáncer se desconoce hasta después de la cirugía para extirpar el tumor del seno y uno o más ganglios linfáticos debajo del brazo. Los cirujanos usan un método llamado biopsia de ganglio linfático centinela para extirpar el ganglio más probable de tener células cancerosas. El cirujano inyecta un tinte azul, una sustancia radiactiva o ambos cerca del tumor, o inyecta una sustancia radiactiva debajo del pezón. Luego, el cirujano usa un escáner para encontrar el ganglio linfático centinela que contiene la sustancia radiactiva o busca el ganglio linfático que tiene el color del tinte. Se extirpa el ganglio centinela y se examina para ver si hay células cancerosas. Las células cancerosas pueden aparecer primero en el ganglio centinela antes de diseminarse a otros ganglios linfáticos y a otras partes del cuerpo.
Estas pruebas pueden mostrar si el cáncer se ha diseminado y, si es así, a qué partes del cuerpo. Cuando el cáncer de seno se disemina, las células cancerosas suelen encontrarse en los ganglios linfáticos bajo el brazo (ganglios linfáticos axilares). Además, el cáncer de seno se puede diseminar a casi cualquier parte del cuerpo, como a los huesos, al hígado, a los pulmones y al cerebro.
Cuando el cáncer de seno se disemina de su sitio original a otra parte del cuerpo, el nuevo tumor tiene el mismo tipo de células anormales y recibe el mismo nombre que el tumor primario (original). Por ejemplo, si el cáncer de seno se disemina a los huesos, las células cancerosas en los huesos son realmente células de cáncer de seno. La enfermedad es cáncer de seno metastático, no cáncer de hueso. Por ese motivo, se trata como cáncer de seno, no como cáncer de hueso. Los médicos llaman al nuevo tumor enfermedad “distante” o metastática.
Estos son los estadios de cáncer de seno:
- Estadio 0 se usa algunas veces para describir células anormales que no son un cáncer invasor. Por ejemplo, Estadio 0 se usa para el carcinoma ductal in situ (CDIS). El CDIS se diagnostica cuando hay células anormales en el revestimiento de un conducto del seno, pero las células anormales no han invadido el tejido cercano del seno ni se han diseminado fuera del conducto. Aunque muchos médicos no consideran que el CDIS sea cáncer, el CDIS a veces se convierte en cáncer de seno invasor si no se trata.
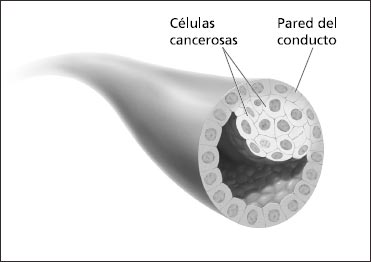
Esta ilustración muestra el carcinoma ductal in situ.
- Estadio I es una etapa inicial de cáncer de seno invasor. Las células cancerosas han invadido tejido de seno más allá del lugar en donde empezó el cáncer, pero las células no se han diseminado fuera del seno. El tumor no tiene más de 2 cm de uno a otro lado (tres cuartos de pulgada).
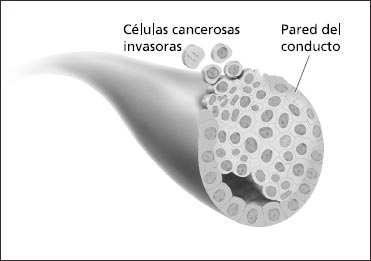
Esta ilustración muestra células cancerosas que se han diseminado fuera del conducto y han invadido tejido cercano dentro del seno.
- Estadio II comprende una de las siguientes situaciones:
- El tumor en el seno no tiene más de 2 centímetros de uno a otro lado (tres cuartos de pulgada) y el cáncer se ha diseminado a los ganglios linfáticos bajo el brazo;
- El tumor tiene de 2 a 5 centímetros (tres cuartos de pulgada a 2 pulgadas), y el cáncer no se ha diseminado a los ganglios linfáticos bajo el brazo.
- El tumor tiene de 2 a 5 centímetros (tres cuartos de pulgada a 2 pulgadas). El cáncer se ha diseminado a los ganglios linfáticos bajo el brazo;
- El tumor tiene más de 5 centímetros (2 pulgadas). El cáncer no se ha diseminado a los ganglios linfáticos bajo el brazo.
- Estadio III. Se refiere a cáncer localmente avanzado. Se divide en los estadios IIIA, IIIB y IIIC.
- Estadio IIIA es uno de los siguientes:
- El tumor en el seno no tiene más de 5 centímetros (2 pulgadas) de uno a otro lado. El cáncer se ha diseminado a los ganglios linfáticos bajo el brazo que están conectados unos con otros o con otras estructuras. O, el cáncer puede haberse diseminado a los ganglios linfáticos detrás del esternón.
- El tumor tiene más de 5 centímetros de uno a otro lado. El tumor se ha diseminado a los ganglios linfáticos bajo el brazo que están solos o conectados con otros ganglios o con otras estructuras. O, el cáncer puede haberse diseminado a los ganglios linfáticos detrás del esternón.
- Estadio IIIB es un tumor de cualquier tamaño que ha crecido dentro de la pared del tórax o de la piel del seno. Puede estar relacionado con hinchazón del seno o con nódulos (bultos) en la piel del seno:
- El cáncer puede haberse diseminado a los ganglios linfáticos bajo el brazo.
- El cáncer puede haberse diseminado a los ganglios linfáticos bajo el brazo que están conectados unos con otros o con otras estructuras. O, el cáncer puede haberse diseminado a los ganglios linfáticos detrás del esternón.
- El cáncer inflamatorio de seno es un tipo raro de cáncer de seno. El seno se ve rojo e hinchado (o inflamado) porque las células cancerosas bloquean los vasos linfáticos en la piel del seno. Cuando el médico diagnostica un cáncer inflamatorio de seno, se trata al menos del estadio IIIB, pero puede ser más avanzado.
- Estadio IIIC es un tumor de cualquier tamaño que se ha diseminado en una de las siguientes formas:
- El cáncer se ha diseminado a los ganglios linfáticos detrás del esternón y bajo el brazo.
- El cáncer se ha diseminado a los ganglios linfáticos abajo o arriba de la clavícula.
- Estadio IIIA es uno de los siguientes:
- Estadio IV es un cáncer metastático distante. El cáncer se ha diseminado a otras partes del cuerpo como a los huesos o al hígado.
- Cáncer recurrente es cáncer que ha regresado (recurrido) luego de un periodo de tiempo en el que no podía ser detectado. Aun cuando el cáncer parece haber sido destruido completamente, la enfermedad regresa a veces debido a que quedaron células cancerosas sin ser detectadas en algún lugar del cuerpo después del tratamiento. Puede regresar al seno o a la pared del tórax. O puede regresar a cualquier otra parte del cuerpo como a los huesos, al hígado, a los pulmones o al cerebro.
Tratamiento
Las mujeres con cáncer de seno cuentan con muchas opciones de tratamiento. El tratamiento que es el mejor para una mujer puede no ser el mejor para otra.
Las opciones son cirugía, radioterapia, terapia hormonal, quimioterapia y terapia dirigida. Usted puede recibir más de un tipo de tratamiento. Las opciones de tratamiento se describen en la sección de cirugía.
La cirugía y la radioterapia son tipos de terapia local; es decir, extirpan o destruyen el cáncer en el seno.
La terapia hormonal, la quimioterapia y la terapia dirigida son tipos de terapia sistémica. El fármaco entra en el torrente sanguíneo y destruye o controla el cáncer en todo el cuerpo.
El tratamiento que es correcto para usted depende principalmente del estadio del cáncer, de los resultados de las pruebas de receptores de hormonas, del resultado de la prueba de proteína HER2/neu y de su estado general de salud. Vea la sección de opciones de tratamiento por estadio.
Es posible que usted quiera hablar con su doctor sobre la participación en un estudio clínico, un estudio de investigación de nuevos métodos de tratamiento. Los estudios clínicos son una opción importante para mujeres en cualquier estadio del cáncer. Vea la sección sobre la participación en la investigación del cáncer.
Su doctor puede describirle las opciones de tratamiento que usted tiene, los resultados que se esperan y los posibles efectos secundarios. Dado que la terapia del cáncer daña con frecuencia las células y los tejidos sanos, es común que haya efectos secundarios. Antes de que comience el tratamiento, pregunte a su equipo de atención médica sobre los efectos secundarios posibles, cómo evitar o reducir dichos efectos y cómo el tratamiento puede cambiar sus actividades normales.
Es posible que usted quiera saber cómo se verá durante y después del tratamiento. Usted y su equipo de atención médica pueden trabajar juntos para preparar un plan de tratamiento que satisfaga sus necesidades médicas y personales.
Su médico puede recomendarle a un especialista, o usted puede pedir una recomendación. Los especialistas que tratan el cáncer de seno son los cirujanos, oncólogos médicos y oncólogos radiólogos. Es posible que le recomienden también a un cirujano plástico o cirujano reconstructivo. Su equipo de atención médica puede también incluir a una enfermera de oncología y a un dietista titulado.
En cualquier estadio de la enfermedad, usted cuenta con cuidados médicos de apoyo disponibles para controlar el dolor y otros síntomas, para aliviar los efectos secundarios del tratamiento y calmar las preocupaciones emocionales. Puede encontrar información sobre los cuidados médicos de apoyo en el sitio web del NCI en http://www.cancer.gov/espanol/pdq/cuidadosdeapoyo y en el Servicio de Información sobre el Cáncer en el teléfono: 1‑800‑422‑6237 (1‑800‑4‑CANCER).
- ¿Qué indicó la prueba de receptores de hormonas? ¿Qué indicaron las otras pruebas de laboratorio? ¿Sería la prueba genética útil para mí o para mi familia?
- ¿Muestra alguno de los ganglios linfáticos signos de cáncer?
- ¿En qué estadio está la enfermedad? ¿Se diseminó el cáncer?
- ¿Cuáles son mis opciones de tratamiento? ¿Cuál me recomienda? ¿Por qué?
- ¿Cuáles son los beneficios que se esperan de cada tipo de tratamiento?
- ¿Qué puedo hacer para prepararme para el tratamiento?
- ¿Será necesario permanecer en el hospital? Si es así, ¿por cuánto tiempo?
- ¿Cuáles son los riesgos y los efectos secundarios posibles de cada tratamiento? ¿Cómo se pueden manejar los efectos secundarios?
- ¿Cuánto costará aproximadamente el tratamiento? ¿Cubrirá mi seguro médico el costo?
- ¿En qué forma afectará el tratamiento mis actividades normales?
- ¿Sería apropiado para mí participar en un estudio clínico?
- ¿Podría recomendarme otros doctores que puedan darme una segunda opinión sobre mis opciones de tratamiento?
- ¿Con qué frecuencia deberé hacerme exámenes?
Cirugía
La cirugía es el tratamiento más común para el cáncer de seno. (Vea más adelante las ilustraciones sobre los tipos de cirugía). Su médico puede explicar cada tipo y comparar los beneficios y los riesgos, así como describir el efecto que tendrá cada tipo de cirugía en su apariencia.- Cirugía conservadora del seno: Una operación para extirpar el cáncer pero no el seno se llama cirugía conservadora del seno. También se conoce como tumorectomía, mastectomía segmentaria o mastectomía parcial. A veces, una biopsia de escisión es la única cirugía que una mujer necesita ya que el cirujano extirpa todo el tumor.
- Mastectomía: Una operación para extirpar todo el seno (o tanto tejido de seno como sea posible) es una mastectomía. En algunos casos, la mastectomía conservadora de la piel puede ser una opción. En este procedimiento, el cirujano extirpa la menor cantidad de piel como sea posible.
El cirujano generalmente extirpa uno o más ganglios linfáticos bajo el brazo para ver si hay células cancerosas presentes. Si se encuentran células cancerosas en los ganglios linfáticos será necesario realizar otros tratamientos del cáncer. (Para obtener más información sobre la biopsia de ganglios linfáticos lea la sección sobre Estadificación).
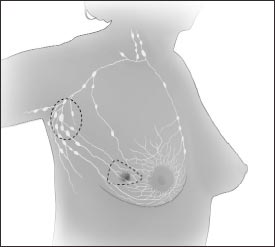
En la cirugía conservadora de seno, el cirujano extirpa el tumor del seno y algo de tejido normal de su derredor. Es posible que extirpe algunos de los ganglios linfáticos abajo de la axila. A veces el cirujano extirpa algo del revestimiento que está sobre los músculos del pecho, debajo del tumor.
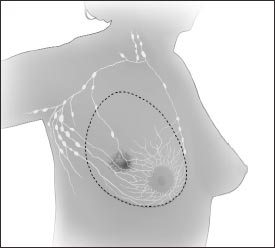
En la mastectomía total (simple), el cirujano extirpa todo el seno. Es posible que extirpe también algunos de los ganglios linfáticos de la axila.
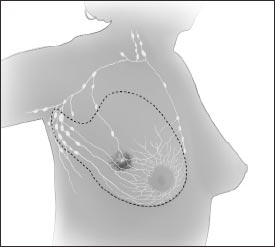
En la mastectomía radical modificada, el cirujano extirpa todo el seno y casi todos o todos los ganglios linfáticos de la axila. Con frecuencia, se extirpa el revestimiento que está sobre los músculos del pecho. Es posible que también se quite un pequeño músculo del pecho para poder extirpar más fácilmente los ganglios linfáticos.
Usted puede escoger hacerse la reconstrucción del seno. Ésta es cirugía plástica para reconstruir la forma del seno. Puede hacerse al mismo tiempo que la cirugía para el cáncer o más tarde. Si usted está pensando en hacerse una reconstrucción del seno, tal vez querrá hablar con un cirujano plástico antes de hacerse la cirugía para el cáncer. Vea la sección sobre la “Reconstrucción del seno”.
El tiempo necesario para sanar después de la cirugía es diferente para cada mujer. La cirugía causa dolor y sensibilidad. Los medicamentos pueden ayudar a controlar el dolor. Antes de la cirugía, usted deberá hablar sobre el plan de alivio del dolor con su médico o enfermera. Después de la cirugía, su médico puede ajustar el plan si usted necesita más alivio.
Cualquier tipo de cirugía lleva también consigo un riesgo de infección, de sangrado o de otros problemas.
Usted deberá avisar inmediatamente a su equipo médico si se presenta cualquier problema.
Si se extirpó uno de sus senos o ambos, es posible que sienta que pierde el equilibrio. Esto puede ser peor si usted tiene senos grandes. Esta falta de equilibrio puede causar molestia en su cuello y espalda.
También, es posible que la piel de donde se extirpó el seno se sienta estirada. Los músculos de su brazo y hombro pueden sentirse tensos y débiles. Estos problemas desaparecen generalmente. El médico, la enfermera o el fisioterapeuta pueden sugerirle ejercicios que le ayuden a recuperar el movimiento y la fuerza de su brazo y hombro. El ejercicio puede ayudar a reducir la tensión y el dolor. Usted ya puede empezar a hacer ejercicios ligeros a los pocos días de la cirugía.
Puesto que los nervios pueden lastimarse o cortarse durante la cirugía, es posible que sienta entumecimiento y hormigueo en su pecho, en la axila, en el hombro y brazo. Esto generalmente desaparece a las pocas semanas o meses. Pero, en algunas mujeres, la sensación de entumecimiento no desaparece.
Al extirpar los ganglios linfáticos bajo el brazo se hace que el flujo de linfa sea lento. El fluido puede acumularse en el brazo y en la mano y causar hinchazón. Esta hinchazón se llama linfedema. Este problema puede presentarse inmediatamente después de la cirugía o después de unos meses y aun años más tarde.
Usted necesitará proteger siempre su brazo y su mano de cortaduras, quemaduras y otras heridas en el lado afectado de su cuerpo.
Usted puede encontrar información sobre la prevención y el tratamiento del linfedema en el sitio web del NCI en: http://www.cancer.gov/espanol/ pdq/cuidados-medicos-apoyo/linfedema/Patient y por medio de los especialistas del Servicio de Información sobre el Cáncer en el teléfono 1‑800‑422‑6237 (1‑800‑4‑CANCER) .
- ¿En qué tipo de cirugía puedo pensar para mí? ¿Es la cirugía conservadora de seno una opción para mí? ¿Qué operación me recomienda? ¿Por qué?
- ¿Me extirparán algunos ganglios linfáticos? ¿Cuántos? ¿Por qué?
- ¿Cómo me sentiré después de la operación? ¿Tendré que permanecer en el hospital?
- ¿Necesitaré aprender a cuidarme o a cuidar mi herida cuando regrese a casa?
- ¿En dónde estarán las cicatrices? ¿Cómo se verán?
- Si decido hacerme cirugía plástica para reconstruir mi seno, ¿cómo y cuándo se puede hacer? ¿Puede sugerirme usted algún cirujano plástico para ponerme en contacto?
- ¿Tendré que hacer ejercicios especiales que me ayuden a recuperar el movimiento y la fuerza de mi hombro y brazo? ¿Me enseñará un fisioterapeuta o una enfermera cómo hacer los ejercicios?
- ¿Hay alguien con quien yo pueda hablar que haya tenido la misma operación que yo voy a tener?
- ¿Con qué frecuencia tendré que hacerme exámenes?
Radioterapia
La radioterapia (que también se llama tratamiento con radiación) usa rayos de alta energía para destruir las células cancerosas. Afecta únicamente las células en la parte del cuerpo que está siendo tratada y puede usarse después de la cirugía para destruir las células cancerosas que quedan en el área.Los médicos usan dos tipos de radioterapia para tratar el cáncer de seno. Algunas mujeres reciben los dos tipos:
- Radioterapia externa: La radiación procede de una máquina grande situada fuera del cuerpo. Para recibir este tratamiento se va a un hospital o clínica. Los tratamientos son generalmente 5 días a la semana durante 4 ó 6 semanas. La radiación externa es el tipo de radioterapia que se usa generalmente para el cáncer de seno.
- Radiación interna (radiación por implante o braquiterapia): El médico coloca uno o más tubos delgados dentro del seno por una incisión pequeña. El tubo se carga con una sustancia radiactiva. La sesión de tratamiento puede durar unos pocos minutos después de los cuales se retira la sustancia. Cuando dicha sustancia se retira, no queda radiactividad en el cuerpo. La radiación interna puede repetirse todos los días durante una semana.
Los efectos secundarios dependen principalmente de la dosis y del tipo de radiación. Es común que la piel del área tratada se ponga roja, seca, sensible y que sienta comezón. Su seno puede sentirse pesado y apretado. La terapia de radiación interna puede hacer que su seno se vea rojizo o con moretones. Estos problemas desaparecerán con el tiempo.
El sostén y la ropa apretada pueden rozar la piel y causar irritación. Tal vez usted querrá usar ropa suelta de algodón durante este tiempo.
El cuidado delicado de la piel es también importante. Usted deberá consultar con su médico antes de usar desodorantes, lociones o cremas en el área tratada. Cuando el tratamiento está por terminar, la piel puede ponerse húmeda y sudorosa. El exponer al aire esta zona tanto como sea posible puede ayudar a que sane la piel. Una vez terminado el tratamiento, el área se curará gradualmente. Sin embargo, es posible que haya un cambio permanente en el color de la piel.
Es probable que se sienta muy cansada durante la radioterapia, especialmente en las últimas semanas del tratamiento. El descanso es importante, pero los médicos generalmente aconsejan a sus pacientes que traten de ser tan activas como les sea posible, a menos que esto les cause dolor u otros problemas.
Tal vez usted querrá hablar con su médico sobre los posibles efectos de la radioterapia a largo plazo. Por ejemplo, la radioterapia al pecho puede dañar los pulmones o el corazón. Además, puede también cambiar el tamaño y aspecto de su seno. Si tiene alguno de estos problemas, su equipo de atención médica puede indicarle cómo manejarlo.
El folleto del NCI La radioterapia y usted (Radiation Therapy and You) puede serle útil.
- ¿Cuál es la radioterapia que debo considerar? ¿Son ambos tipos una opción para mí?
- ¿Cuándo empezará el tratamiento? ¿Cuándo terminará? ¿Con qué frecuencia tendré los tratamientos?
- ¿Cómo me sentiré durante el tratamiento? ¿Tendré que permanecer en el hospital? ¿Podré manejar para ir y venir del tratamiento?
- ¿Qué puedo hacer para cuidarme antes, durante y después de la radioterapia?
- ¿Cómo sabremos que el tratamiento está funcionando?
- ¿Dañará el tratamiento mi piel?
- ¿Cómo se verá mi pecho después?
- ¿Hay algún efecto duradero?
- ¿Qué probabilidad hay de que el cáncer regrese a mi seno?
- ¿Con qué frecuencia necesitaré hacerme exámenes de control?
Terapia hormonal
La terapia hormonal puede también llamarse tratamiento antihormonal. Si los análisis de laboratorio muestran que el tumor del seno tiene receptores de hormonas, entonces la terapia hormonal puede ser una opción. (Vea la parte sobre análisis de laboratorio en tejido del seno). La terapia hormonal impide que las células cancerosas obtengan o usen las hormonas naturales (estrógeno y progesterona) que necesitan para crecer.Opciones antes de la menopausia
Si no ha pasado por la menopausia, las opciones pueden ser las siguientes:- Tamoxifeno: Este fármaco puede impedir que regrese el cáncer de seno original y también ayuda a evitar que se presenten nuevos cánceres en el otro seno. Como tratamiento para cáncer metastático de seno, el tamoxifeno retrasa o detiene el crecimiento de células cancerosas que están en el cuerpo. Es una pastilla que usted toma diariamente durante 5 años.
En general, los efectos secundarios del tamoxifeno son similares a algunos de los síntomas de la menopausia. Los más comunes son los sofocos o bochornos y la secreción vaginal. Otros efectos secundarios son los periodos menstruales irregulares, adelgazamiento de huesos, dolores de cabeza, fatiga, náuseas, vómitos, sequedad o comezón vaginal, irritación de la piel alrededor de la vagina y erupciones de la piel. Los efectos secundarios graves del tamoxifeno son raros, pero estos pueden incluir coágulos de sangre, accidentes cerebrovasculares, cáncer de útero y cataratas.
- Agonista LH-RH: Este tipo de fármaco puede impedir que los ovarios produzcan estrógeno. El nivel de estrógeno disminuye lentamente. Algunos ejemplos son la leuprorelina y la goserelina. Este tipo de fármaco puede suministrarse por medio de una inyección debajo de la piel en la zona del estómago. Los efectos secundarios incluyen sofocos, dolores de cabeza, aumento de peso, adelgazamiento y dolor de huesos.
- Cirugía para extirpar los ovarios: Antes de que usted pase por la menopausia, los ovarios son la fuente principal de estrógeno de su cuerpo. Cuando el cirujano extirpa sus ovarios, extirpa también esta fuente de estrógeno. (La mujer que ya pasó por la menopausia no se beneficia de este tipo de cirugía porque sus ovarios producen ya mucho menos estrógeno). Cuando se extirpan los ovarios, la menopausia aparece inmediatamente. Frecuentemente, los efectos secundarios son más graves que los relacionados con una menopausia natural. Su equipo de atención médica puede sugerirle medios para superar estos efectos secundarios.
Opciones después de la menopausia
Si usted ya ha pasado por la menopausia, cuenta con las siguientes opciones:- Inhibidor de aromatasa: Este tipo de fármaco impide que el cuerpo produzca una forma de estrógeno (estradiol). Algunos ejemplos son el anastrozol, el exemestano y el letrozol. Los efectos secundarios comunes incluyen bochornos, náuseas, vómitos, dolor de huesos y articulaciones. Los efectos secundarios graves incluyen el adelgazamiento de los huesos y un aumento del colesterol.
- Tamoxifeno: La terapia hormonal se administra durante al menos 5 años. Las mujeres que han tenido la menopausia reciben tamoxifeno de 2 a 5 años. Si el tamoxifeno se administra durante menos de 5 años, entonces se administra un inhibidor de aromatasa para completar los 5 años. Algunas mujeres reciben terapia hormonal durante más de 5 años. Vea más arriba para obtener información sobre el tamoxifeno y sus posibles efectos secundarios.
Quimioterapia
La quimioterapia es el uso de fármacos para destruir células cancerosas. Los fármacos para tratar el cáncer de seno pueden darse en forma de tableta o píldora o por inyección en una vena (intravenosa). Probablemente usted recibirá una combinación de fármacos.Usted puede recibir quimioterapia en la parte ambulatoria del hospital, en el consultorio del médico o en casa. Algunas mujeres necesitan quedarse en el hospital durante el tratamiento.
Los efectos secundarios de la quimioterapia dependen principalmente de los fármacos administrados y de la dosis. La quimioterapia destruye células cancerosas de crecimiento rápido, pero puede también dañar células normales que se dividen con rapidez:
- Glóbulos de la sangre: Cuando los fármacos hacen que baje la concentración de los glóbulos de la sangre, usted tiene más probabilidad de contraer infecciones, de sangrar o magullarse con facilidad y de sentirse muy débil y cansada. Su equipo de atención médica le examinará para ver si está baja la concentración de glóbulos sanguíneos. Si lo está, el equipo de atención médica suspenderá la quimioterapia durante algún tiempo o reducirá la dosis del fármaco.
- Células en las raíces del pelo: La quimioterapia puede causar la caída del pelo. Si se le cae el pelo, éste volverá a crecer después del tratamiento, pero es posible que cambien el color o la textura.
- Células que revisten el tubo digestivo: La quimioterapia puede causar falta de apetito, náuseas y vómitos, diarrea, o llagas en la boca y en los labios. Su equipo de atención médica puede darle medicamentos y sugerirle otras formas de controlar estos problemas.
Algunos fármacos contra el cáncer de seno pueden producir hormigueo o entumecimiento de manos o pies. Este problema generalmente desaparece cuando termina el tratamiento.
Otros problemas pueden no desaparecer. Por ejemplo, algunos fármacos que se usan para tratar el cáncer de seno pueden debilitar el corazón. Su médico puede examinar su corazón antes, durante y después del tratamiento. Un efecto secundario poco común de la quimioterapia es que años después del tratamiento, unas pocas mujeres han presentado leucemia (cáncer de los glóbulos de la sangre).
Algunos fármacos para tratar el cáncer pueden dañar los ovarios. Si usted no ha pasado todavía por la menopausia, es posible que tenga sofocos o bochornos y sequedad vaginal. Sus periodos menstruales pueden hacerse irregulares o pueden cesar. Usted puede dejar de ser fecunda (incapaz de embarazarse). En mujeres mayores de 35 años, este daño a los ovarios es posiblemente permanente.
Por otra parte, es posible que usted todavía pueda embarazarse durante la quimioterapia. Antes de empezar el tratamiento, usted deberá hablar con su doctor sobre el control de la natalidad porque muchos fármacos que se administran durante el primer trimestre se sabe que producen defectos de nacimiento.
Usted querrá leer el folleto del NCI La quimioterapia y usted.
Terapia dirigida
Algunas mujeres con cáncer de seno pueden recibir fármacos como terapia dirigida. La terapia dirigida usa fármacos que bloquean el crecimiento de las células del cáncer de seno. Por ejemplo, la terapia dirigida puede bloquear la acción de una proteína anormal (como HER2) que estimula el crecimiento de las células del cáncer de seno. (Para obtener información sobre la proteína HER2, vea la parte sobre exámenes de laboratorio en tejido de seno).
Trastuzumab (Herceptina®) o lapatinib (TYKERB®) pueden ser administrados a una mujer cuyas pruebas de laboratorio muestran que su tumor de seno tiene demasiada proteína HER2:
- Trastuzumab: Este fármaco se administra en una vena solo o junto con quimioterapia. Los efectos secundarios que tienen lugar generalmente durante el primer tratamiento incluyen fiebre y escalofríos. Otros posibles efectos secundarios incluyen debilidad, náuseas, vómitos, diarrea, dolores de cabeza, dificultad para respirar y sarpullidos. Estos efectos secundarios por lo general se vuelven menos graves después del primer tratamiento. Trastuzumab puede también causar daños cardíacos, insuficiencia cardíaca y problemas respiratorios graves. Antes y durante el tratamiento, su médico examinará su corazón y pulmones.
- Lapatinib: Esta tableta se toma por vía oral. Lapatinib se administra con quimioterapia. Los efectos secundarios incluyen náuseas, vómitos, diarrea, cansancio, llagas en la boca y sarpullido. También puede hacer que las manos y los pies se pongan rojizos y duelan. Antes del tratamiento, su médico le examinará su corazón e hígado. Durante el tratamiento, su doctor pondrá atención a problemas del corazón, de pulmones e hígado.
Usted querrá leer la hoja informativa del NCI Terapias dirigidas contra el cáncer.
- ¿Qué medicamentos voy a tomar? ¿Para qué son?
- ¿Cuándo empezará el tratamiento? ¿Cuándo terminará? ¿Con qué frecuencia tendré tratamientos?
- ¿A dónde iré para recibir el tratamiento?
- ¿Qué puedo hacer para cuidarme durante el tratamiento?
- ¿Cómo sabremos que el tratamiento está funcionando?
- ¿Qué efectos secundarios debo comunicarle?
- ¿Habrá efectos secundarios de larga duración?
- ¿Con qué frecuencia tendré que realizarme exámenes de control?
Opciones de tratamiento por estadio
Sus opciones de tratamiento dependen del estadio de su enfermedad y de los siguientes factores:
- El tamaño del tumor en relación con el tamaño de su seno
- Los resultados de los análisis de laboratorio (tales como si las células cancerosas necesitan hormonas para crecer)
- Si usted ya pasó por la menopausia
- Su salud en general
Las siguientes son descripciones breves de tratamientos que se usan comúnmente para cada estadio. Otros tratamientos pueden ser apropiados para algunas mujeres. Los estudios clínicos (estudios de investigación) pueden ser una opción en todos los estadios del cáncer de seno. Vea más adelante para obtener información sobre los estudios clínicos de cáncer.
Estadio 0 (CDIS)
La mayoría de las mujeres con carcinoma ductal in situ, CDIS, tienen una cirugía conservadora del seno seguida de radioterapia. Algunas mujeres sin embargo eligen tener una mastectomía total. Las mujeres con CDIS pueden recibir tamoxifeno para reducir el riesgo de padecer cáncer invasor de seno.
Estadios I, II, IIIA y algunos casos de IIIC
Las mujeres con cáncer de seno en estadios I, II, IIIA y IIIC operable pueden recibir una combinación de tratamientos. (Operable significa que el cáncer se puede tratar con cirugía). Algunas pueden recibir cirugía conservadora de seno seguida de radioterapia al seno. Esta elección es común entre mujeres con cáncer de seno en estadios I ó II. Otras deciden tener una mastectomía.
En cualquiera de los dos casos, es común que se extirpen los ganglios linfáticos de la axila (especialmente en mujeres con cáncer de seno en estadio II ó IIIA).
Que se use o no la radioterapia después de la mastectomía depende de la extensión del cáncer. El médico a veces recomienda radioterapia después de la mastectomía si se encuentran células cancerosas en uno o tres ganglios linfáticos de la axila o si el tumor en el seno es grande. Si hay células cancerosas en más de 3 ganglios linfáticos de la axila, el médico sugerirá generalmente la radioterapia después de la mastectomía.
La elección entre cirugía conservadora de seno (seguida de radioterapia) y mastectomía depende de muchos factores:
- El tamaño, lugar y estadio del tumor
- El tamaño del seno de la mujer
- Ciertas características del cáncer
- Cómo se siente la mujer sobre los cambios que causará la cirugía a su seno
- Cómo se siente la mujer acerca de la radioterapia
- La facilidad que tenga la mujer para viajar a un centro de radioterapia
Usted querrá leer el folleto del NCI en inglés Surgery Choices for Women with Early-Stage Breast Cancer.
Algunas mujeres reciben quimioterapia antes de la cirugía. Este tratamiento se llama terapia neoadyuvante (terapia antes del tratamiento principal). La quimioterapia antes de la cirugía puede encoger un tumor grande a tal grado que es posible realizar la cirugía conservadora de seno. Las mujeres con tumores grandes de seno en estadios II ó IIIA eligen con frecuencia este tratamiento.
Después de la cirugía, muchas mujeres reciben terapia adyuvante. La terapia adyuvante es tratamiento que se da después del tratamiento principal para reducir la posibilidad de recurrencia del cáncer de seno. El tratamiento de radiación es una terapia local que puede destruir cualquier célula cancerosa que haya quedado dentro y cerca del seno. Las mujeres pueden recibir también terapia hormonal, quimioterapia, terapia dirigida o una combinación de las mismas. Estas terapias sistémicas pueden destruir las células cancerosas que hayan quedado en cualquier parte del cuerpo. Ayudan a impedir o retrasar la recurrencia del cáncer en el seno o en otro lugar.
Usted querrá leer la hoja informativa del NCI titulada http://www.cancer.gov/espanol/
hojasinformativas/seno-terapia-adyuvante.
Estadios IIIB y algunas mujeres en estadio IIIC
Las mujeres con cáncer de seno en etapa IIIB (incluyendo cáncer inflamatorio de seno) o en etapa IIIC inoperable reciben quimioterapia en primer lugar y después se les ofrecen otros tratamientos. (Cáncer inoperable significa que no puede ser tratado con cirugía sin haber primero encogido el tumor). Estas mujeres pueden también recibir terapia dirigida.
Si la quimioterapia o la terapia dirigida encogen el tumor, entonces la cirugía puede ser una posibilidad.
- Mastectomía: El cirujano extirpa el seno. En la mayoría de los casos, se extirpan los ganglios linfáticos de la axila. Después de la cirugía, la mujer puede recibir radioterapia en el pecho y en la zona de la axila.
- Cirugía conservadora de seno: En casos poco frecuentes, el cirujano extirpa el tumor pero no el seno. Generalmente se extirpan los ganglios linfáticos de la axila. Después de la cirugía, la mujer puede recibir radioterapia en el seno y en la zona de la axila.
Después de la cirugía, es probable que el médico recomiende quimioterapia, terapia dirigida, terapia hormonal, o una combinación de estas. Este tratamiento puede ayudar a impedir que regrese la enfermedad al seno o a otra parte.
Estadio IV y cáncer recurrente
Las mujeres con cáncer de seno recurrente serán tratadas según el lugar a donde regresó el cáncer. Si el cáncer regresó a la zona del pecho, el médico puede sugerir cirugía, radioterapia, quimioterapia, terapia hormonal o una combinación de estas.
Las mujeres con cáncer en estadio IV o con cáncer recurrente que se ha diseminado a los huesos, al hígado o a otras zonas del cuerpo, generalmente reciben terapia hormonal, quimioterapia, terapia dirigida o una combinación de estas. La radioterapia puede usarse para controlar tumores en algunas partes del cuerpo. Estos tratamientos posiblemente no curarán la enfermedad, pero pueden ayudar a que la mujer viva más tiempo.
Muchas mujeres reciben cuidados médicos de apoyo junto con tratamientos contra el cáncer. Los tratamientos contra el cáncer se administran para hacer más lento el avance de la enfermedad. Los cuidados médicos de apoyo ayudan a controlar el dolor, otros síntomas o efectos secundarios del tratamiento (como las náuseas). Los cuidados médicos de apoyo pueden ayudar a la mujer a sentirse mejor física y emocionalmente. No pretenden alargar la vida de la mujer. Algunas mujeres con cáncer avanzado deciden recibir sólo cuidados médicos de apoyo.
Obtención de una segunda opinión
Antes de empezar el tratamiento, usted querrá obtener una segunda opinión acerca de su diagnóstico y plan de tratamiento. Algunas mujeres temen que el médico se ofenda si piden una segunda opinión. Generalmente, sucede lo contrario. La mayoría de los médicos reciben con agrado una segunda opinión. Y muchas compañías de seguro cubren los costos de una segunda opinión si usted o su médico la solicitan. De hecho, algunas compañías requieren una segunda opinión.
Si usted obtiene una segunda opinión, el médico puede estar de acuerdo con el diagnóstico y plan de tratamiento de su primer médico. O, el segundo médico puede sugerir otro enfoque. De cualquier manera, usted tendrá más información y quizás un mayor sentido de control. Es probable que también se sienta más segura acerca de las decisiones que toma, sabiendo que ha considerado cuidadosamente sus opciones.
Puede llevarse tiempo y esfuerzo en reunir el expediente médico y arreglar una cita para ver a otro médico. En general, no es un problema tomarse algunas semanas para obtener una segunda opinión. En la mayoría de los casos, el retraso en el tratamiento no hará que éste sea menos efectivo. Para estar segura, usted deberá hablar de este retraso con su doctor. Algunas mujeres con cáncer de seno necesitan tratamiento inmediato.
Hay varias formas de encontrar a un médico para una segunda opinión; puede preguntar los nombres de especialistas a su médico, a una asociación médica local o estatal, en un hospital cercano o en una escuela de medicina.
El Servicio de Información sobre el Cáncer del Instituto Nacional del Cáncer en el teléfono 1‑800‑422‑6237 (1‑800‑4‑CANCER) puede proporcionarle información sobre centros de tratamiento cercanos. Puede encontrar otras fuentes de información en la hoja informativa del NCI Cómo encontrar a un médico o un establecimiento de tratamiento si tiene cáncer.
Reconstrucción del seno
Algunas mujeres que planean hacerse una mastectomía deciden reconstruirse el seno. Otras mujeres prefieren usar una forma de seno (prótesis) dentro del sostén. Y otras deciden no hacer nada después de la cirugía. Todas estas opciones tienen ventajas y desventajas. Lo que está bien para una mujer puede no estarlo para otra. Lo que es importante es que casi todas las mujeres que reciben tratamiento para cáncer de seno tienen opciones.
La reconstrucción del seno puede hacerse al mismo tiempo que la mastectomía o más tarde. Si la radioterapia es parte del plan de tratamiento, algunos médicos sugieren esperar hasta después de terminada la radioterapia.
Si usted está pensando en la reconstrucción del seno, deberá consultar con un cirujano plástico antes de la mastectomía, aun cuando la reconstrucción se haga más tarde.
Los cirujanos tienen muchas formas de reconstruir el seno. Algunas mujeres escogen hacerse implantes, los cuales pueden ser de solución salina o de silicona. Puede leer información, en inglés, sobre los implantes de seno en el sitio web de la Administración de Alimentos y Drogas (Food and Drug Administration, FDA) en http://www.fda.gov/cdrh/breastimplants.
Su seno puede reconstruirse con tejido que el cirujano plástico trasplanta de otra parte de su cuerpo. La piel, músculos y grasa pueden trasplantarse del abdomen inferior, de la espalda o de las nalgas. El cirujano plástico usa este tejido para crear la forma del seno.
El mejor tipo de reconstrucción para usted depende de su edad, del tipo de su cuerpo y del tipo de cirugía que haya tenido. El cirujano plástico puede explicar los riesgos y beneficios de cada tipo de reconstrucción.
- ¿Qué tipo de cirugía me daría el mejor resultado? ¿Cómo me veré después?
- ¿Cuándo puede comenzar la reconstrucción de mi seno?
- ¿Cuántas operaciones necesitaré?
- ¿Cuáles son los riesgos al momento de la cirugía? ¿Más tarde?
- ¿Tendré cicatrices? ¿En dónde? ¿Cómo se verán?
- Si se usa tejido de otra parte de mi cuerpo, ¿habrá cambios permanentes en donde se quitó el tejido?
- ¿Qué actividades deberé evitar? ¿Cuándo puedo regresar a mis actividades normales?
- ¿Necesitaré cuidados de seguimiento?
- ¿Cuánto costará la reconstrucción? ¿Pagará por ella mi seguro médico?
Nutrición y actividad física
Es importante que usted se cuide muy bien antes, durante y después del tratamiento del cáncer. Cuidarse a sí misma significa comer bien y permanecer tan activa como sea posible.
Usted necesita la cantidad adecuada de calorías para mantener un buen peso. Usted necesita también suficientes proteínas para conservar las fuerzas. Comer bien puede ayudarle a sentirse mejor y a tener más energía.
Algunas veces, especialmente durante el tratamiento o inmediatamente después, es posible que no tenga ganas de comer. Tal vez se sienta molesta o cansada. Posiblemente la comida no tiene el mismo sabor que antes. Además, los efectos secundarios del tratamiento (como falta de apetito, náuseas, vómitos o llagas en la boca) pueden hacer difícil comer bien. Por otro lado, algunas mujeres que han sido tratadas para cáncer de seno pueden tener problemas para aumentar de peso.
Su médico, el dietista titulado u otro proveedor de atención médica pueden sugerirle formas que le ayuden a satisfacer sus requisitos de nutrición. Además, el folleto del NCI Consejos de alimentación tiene muchas ideas y recetas útiles.
Muchas mujeres se sienten mejor si se mantienen activas. Caminar, hacer yoga, nadar o hacer alguna otra actividad pueden ayudarle a mantenerse fuerte y a aumentar su energía. El ejercicio puede reducir las náuseas y el dolor y hacer el tratamiento más llevadero. También ayuda a aliviar la tensión. Cualquiera que sea la actividad física que elija, hable primero con su médico antes de empezar. Además, si su actividad física le produce dolor o algún otro problema, no deje de decirlo a su médico o enfermera.
Cuidados de seguimiento
Después del tratamiento de cáncer de seno necesitará hacerse exámenes periódicos. Los exámenes ayudan a asegurarse que cualquier cambio en su salud sea atendido y tratado como es debido. Si tiene cualquier problema de salud entre las visitas de control, deberá ponerse en contacto con su médico.
Su médico le revisará para ver que no haya recurrencia del cáncer. Además, los exámenes ayudan a detectar problemas de salud que pueden resultar del tratamiento del cáncer.
Usted deberá avisar inmediatamente a su médico de cualquier cambio en la zona tratada o en el otro seno. Comunique también cualquier problema de salud, como dolor, falta de apetito o pérdida de peso, cambios en su ciclo menstrual, sangrado de la vagina fuera de lo común o visión borrosa. Hable también con su médico sobre dolores de cabeza, mareos, falta de aliento, tos o ronquera, dolores de espalda o problemas digestivos que parecen anormales o que no desaparecen. Estos problemas pueden presentarse meses o años después del tratamiento. Pueden significar que el cáncer ha regresado, pero pueden también ser síntomas de otros problemas de salud. Es importante que comparta sus preocupaciones con su médico para que los problemas puedan ser diagnosticados y tratados tan pronto como sea posible.
El seguimiento generalmente consiste en el examen del cuello, de las axilas, el pecho y las zonas de los senos. Considerando que usted corre riesgo de padecer cáncer de nuevo, deberá hacerse mamografías en forma periódica. Probablemente no va a necesitar una mamografía del seno reconstruido o si tuvo una mastectomía sin reconstrucción. Su médico puede ordenar otros procedimientos de imágenes o pruebas de laboratorio.
Puede serle útil leer el folleto del NCI Siga adelante: la vida después del tratamiento del cáncer. Es posible que también quiera leer la hoja informativa del NCI Cuidados de seguimiento después del tratamiento del cáncer.
Fuentes de apoyo
Saber que usted tiene cáncer de seno puede cambiar su vida y las vidas de quienes están a su derredor. Estos cambios pueden ser difíciles de manejar. Es común que usted, su familia y sus amigos necesiten ayuda para sobrellevar los sentimientos que produce un diagnóstico como este.
Es posible que usted se preocupe del tratamiento y de controlar los efectos secundarios, la estancia en el hospital y los gastos médicos. También es normal que se preocupe de atender a su familia, de conservar su trabajo o de continuar con sus actividades diarias.
Varias organizaciones ofrecen programas especiales para mujeres con cáncer de seno. Mujeres que han tenido cáncer de seno son voluntarias entrenadas para hablar o visitar a mujeres con cáncer de seno; pueden proporcionarles información y brindarles apoyo emocional. Ellas comparten a menudo sus experiencias del tratamiento de cáncer de seno, de la reconstrucción del seno y de la recuperación.
Tal vez le asuste pensar que los cambios en su cuerpo afectarán no solo su apariencia sino lo que sienten las otras personas hacia usted. Posiblemente le preocupe que el cáncer de seno y su tratamiento afecten sus relaciones sexuales. Muchas parejas piensan que es útil hablar de sus inquietudes. Para algunas parejas, las sesiones de orientación o un grupo de apoyo para parejas pueden ayudar.
Usted puede acudir a los siguientes recursos para obtener apoyo:
- Médicos, enfermeras y otros miembros del equipo médico pueden responder a sus preguntas sobre tratamiento, sobre el trabajo y otras actividades.
- Trabajadores sociales, asesores o miembros del clero pueden ser útiles si usted quiere hablar de sus sentimientos o de sus preocupaciones. Con frecuencia, un trabajador social puede sugerir recursos para conseguir ayuda económica, para transporte, cuidado en casa o para apoyo emocional.
- Los grupos de apoyo también pueden ayudar. En estos grupos, las mujeres con cáncer de seno o sus familiares se reúnen con otros pacientes y sus familias, para compartir lo que han aprendido sobre cómo salir adelante de su enfermedad y sobre los efectos del tratamiento. Los grupos pueden ofrecer apoyo personalmente, por teléfono, o en Internet. Hable con un miembro de su equipo de atención médica para encontrar un grupo de apoyo.
Con frecuencia, las mujeres con cáncer de seno se reúnen en grupos de apoyo, sin embargo, es importante tener en cuenta que cada mujer es diferente. La forma en que una mujer hace frente al cáncer puede no ser la indicada para otra. Pregunte a su proveedor de atención médica sobre los consejos que le han dado otras mujeres con cáncer de seno.
- Especialistas en información en el teléfono: 1‑800‑422‑6237 (1‑800‑4‑CANCER) pueden ayudarle a encontrar programas, servicios y publicaciones. Pueden enviarle una lista de las organizaciones que brindan servicios a mujeres con cáncer. Puede interesarle leer la hoja informativa del NCI Organizaciones nacionales que ofrecen servicios a personas con cáncer y a sus familias donde encontrará organizaciones dedicadas al cáncer de seno.
La participación en la investigación del cáncer
La investigación del cáncer ha llevado a un verdadero progreso en la prevención, detección y tratamiento del cáncer de seno. La investigación continua brinda la esperanza de que en el futuro aún más mujeres con cáncer de seno sean tratadas con éxito.
Médicos en todo el país están llevando a cabo muchos tipos de estudios clínicos (estudios de investigación en los cuales la gente participa voluntariamente). Los estudios clínicos están diseñados para saber si los nuevos métodos son seguros y efectivos.
Aun cuando las personas en el estudio no se beneficien directamente, están haciendo una contribución importante al ayudar a los médicos a saber más sobre el cáncer de seno y cómo controlarlo. Si bien algunos estudios clínicos pueden presentar algún riesgo, los investigadores hacen todo lo posible para proteger a sus participantes.
Los médicos están procurando encontrar las mejores formas de dar tratamiento a mujeres con cáncer de seno. Están estudiando muchos tipos de tratamientos y sus combinaciones:
- Radioterapia: En mujeres con cáncer de seno inicial que han tenido una tumorectomía, los médicos están comparando la efectividad de la radioterapia normal dirigida a todo el seno con la radioterapia dirigida a una parte más pequeña del seno.
- Quimioterapia y terapia dirigida: Los investigadores están probando nuevos fármacos y dosis contra el cáncer. Están examinando nuevas combinaciones de fármacos antes de la cirugía. Asimismo, están examinando nuevas formas de combinar la quimioterapia con terapia dirigida, terapia hormonal o radioterapia. Además, están estudiando las pruebas de laboratorio que pueden predecir si la quimioterapia podría ser beneficiosa para una mujer.
- Terapia hormonal: Los médicos están probando varios tipos de terapia hormonal, incluyendo los inhibidores de aromatasa. Están examinando si la terapia hormonal antes de la cirugía puede ayudar a encoger el tumor.
- Cuidados médicos de apoyo: Los médicos están examinando las formas de mitigar los efectos secundarios del tratamiento, como el linfedema después de la cirugía. Están investigando las formas de reducir el dolor y de mejorar la calidad de vida.
Si usted está interesada en participar en un estudio clínico, hable con su doctor.
Tal vez usted querrá leer la hoja informativa del Instituto Nacional del Cáncer Estudios clínicos. Esta publicación define lo que son los estudios clínicos, explica cómo se realizan y sus beneficios y riesgos posibles.
El sitio web del Instituto Nacional del Cáncer incluye una sección sobre estudios clínicos en: http://www.cancer.gov/espanol/cancer/estudios-clinicos. También incluye información general sobre los estudios clínicos y un enlace a la base de datos en inglés para búsqueda de estudios específicos de cáncer de seno en curso. Los especialistas en información en el teléfono 1‑800‑422‑6237 (1‑800‑4‑CANCER), pueden contestar preguntas en español y proporcionar información sobre estudios clínicos.
Glosario
Las definiciones de miles de términos se encuentran en el sitio web del NCI en el Diccionario de cáncer en http://www.cancer.gov/diccionario.
Agonista LH-RH. Fármaco que inhibe la secreción de las hormonas sexuales. En los hombres, el agonista LH-RH hace que bajen las concentraciones de testosterona. En las mujeres, el agonista LH-RH hace que bajen las concentraciones de estrógenos y otras hormonas sexuales. También se llama agonista de la hormona liberadora de la hormona luteinizante.
Anastrozol. Fármaco contra el cáncer que se usa para disminuir la producción de estrógeno y suprimir el crecimiento de tumores que necesitan estrógeno para crecer. Pertenece a la familia de fármacos llamados inhibidores de aromatasa.
Anestesia. Pérdida de la sensibilidad o del conocimiento causada por drogas u otras sustancias. La anestesia evita que los pacientes sientan dolor durante la cirugía u otros procedimientos.
Areola. El área de piel de color oscuro que rodea el pezón del seno.
Axila. Sobaco.
Benigno. No canceroso. Los tumores benignos pueden agrandarse pero no se diseminan a otras partes del cuerpo.
Biopsia. Extracción de células o tejidos para que los examine un patólogo. El patólogo puede estudiar el tejido al microscopio o efectuar otras pruebas en las células o tejido. Hay muchos tipos distintos de biopsias. Los tipos más comunes son: (1) biopsia por incisión, en la cual sólo se extrae una muestra de tejido, (2) biopsia por escisión, en la cual se extirpa todo un bulto o una zona sospechosa, y (3) biopsia con aguja, en la cual se toma una muestra de tejido o líquido con una aguja. Cuando se usa una aguja gruesa, el procedimiento se llama biopsia por punción. Cuando se usa una aguja delgada, el procedimiento se llama aspiración con aguja fina.
Biopsia de aspiración con aguja fina. Extracción de tejido o fluido con aguja delgada para examinarlos al microscopio. También se llama biopsia de aspiración con aguja fina.
Biopsia de ganglios linfáticos centinela. Extirpación y examen de los ganglios centinela (los primeros ganglios linfáticos a donde es más probable que se diseminen las células del tumor primario). Para identificar los ganglios linfáticos centinela, el cirujano inyecta una sustancia radiactiva, una tintura azul, o ambas, cerca del tumor. Entonces, el cirujano usa un escáner para encontrar los ganglios linfáticos centinela que contienen la sustancia radiactiva o busca los ganglios linfáticos que tienen el color de la tinta. El cirujano extirpa entonces los ganglios centinela para buscar la presencia en ellos de células cancerosas.
Biopsia por escisión. Procedimiento quirúrgico en el que se extirpa todo un bulto o zona sospechosa para hacer un diagnóstico. El tejido se examina luego al microscopio.
Biopsia por incisión. Procedimiento quirúrgico en el que se extirpa una parte de un bulto o zona sospechosa para hacer un diagnóstico. El tejido se examina luego al microscopio para ver si hay signos de enfermedad.
Biopsia por punción. Extracción de una muestra de tejido con una aguja gruesa para examinarla al microscopio.
Biopsia quirúrgica. Extracción de tejido efectuada por un cirujano para que lo examine un patólogo. El patólogo puede estudiar el tejido al microscopio.
Braquiterapia. Tipo de radioterapia en la que el material radiactivo sellado en agujas, semillas, alambres o catéteres se coloca directamente en el tumor o cerca de este. También se llama radioterapia con implante y radioterapia interna.
BRCA1. Gen en el cromosoma 17 que normalmente ayuda a suprimir el crecimiento celular. La persona que hereda ciertas mutaciones (cambios) en un gen BRCA1 tiene un riesgo mayor de padecer cáncer de seno, de ovarios, de próstata y otros tipos de cáncer.
BRCA2. Gen en el cromosoma 13 que normalmente ayuda a suprimir el crecimiento celular. La persona que hereda ciertas mutaciones (cambios) en un gen BRCA2 tiene un riesgo mayor de padecer cáncer de seno, de ovarios, de próstata y otros tipos de cáncer.
Calcio. Mineral necesario para tener dientes, huesos y otros tejidos del cuerpo sanos. Un depósito de calcio en tejidos del cuerpo, como el tejido del seno, puede ser un signo de enfermedad.
Calidad de vida. El goce general de la vida. Muchos estudios clínicos evalúan los efectos que tienen el cáncer y su tratamiento en la calidad de vida. Estos estudios miden los aspectos del sentido de bienestar de un individuo y su capacidad para llevar a cabo diversas tareas.
Cáncer. Término para enfermedades en las que las células anormales se dividen sin control y pueden invadir los tejidos cercanos. Las células cancerosas pueden también diseminarse a otras partes del cuerpo por medio de la sangre y sistemas linfáticos.
Cáncer de ovario. Cáncer que se forma en los tejidos del ovario (una de las dos glándulas femeninas reproductoras en las cuales se forman los óvulos o huevos).
Cáncer inflamatorio de seno. Tipo de cáncer de seno en el que el seno se ve rojo e hinchado y se siente caliente. La piel del seno puede también tener una apariencia de hoyuelos, como la cáscara de una naranja. El enrojecimiento y el calor ocurren porque las células cancerosas bloquean los vasos linfáticos de la piel.
Cáncer invasor de seno. Cáncer que se ha extendido desde el lugar del seno en donde empezó hasta dentro de tejido sano del derredor. La mayoría de los cánceres invasores de seno comienzan en los conductos (tubos que transportan la leche desde los lobulillos al pezón). El cáncer invasor de seno puede diseminarse a otras partes del cuerpo por la sangre y por los sistemas linfáticos. También se llama cáncer infiltrante de seno.
Cáncer localmente avanzado. Cáncer que se ha extendido desde el lugar en donde empezó a tejido o ganglios linfáticos cercanos.
Cáncer recurrente. Cáncer que ha regresado después de un período de tiempo durante el cual no podía ser detectado. El cáncer puede volver al mismo sitio del tumor original (primario) o a otro lugar en el cuerpo. También se llama recidiva.
Carcinoma. Cáncer que empieza en la piel o en tejidos que revisten o cubren órganos internos.
Carcinoma ductal in situ. CDIS. Afección precancerosa no invasora en la cual células anormales se encuentran en el revestimiento de un conducto del seno. Las células anormales no se han diseminado fuera del conducto hacia otros tejidos en el seno o mama. En algunos casos, el carcinoma ductal in situ puede transformarse en cáncer invasor y diseminarse a otros tejidos, aunque, por ahora, no se sabe como predecir cuáles lesiones se volverán invasoras. También se llama carcinoma intraductal.
Carcinoma lobulillar in situ. Afección en la que células anormales se encuentran en los lobulillos del seno o mama. El carcinoma lobulillar in situ rara vez se convierte en cáncer invasor; sin embargo, el hecho de tener un carcinoma lobulillar in situ en un seno aumenta el riesgo de que se presente cáncer de seno en cualquiera de los dos senos. También se llama CLIS.
Célula. Unidad individual que compone los tejidos del cuerpo. Todos los seres vivos se componen de una o más células.
Cirugía. Procedimiento para extirpar o reparar una parte del cuerpo o para determinar la presencia de alguna enfermedad. Una operación.
Cirugía conservadora del seno. Operación quirúrgica para extirpar el cáncer de seno, pero no el seno mismo. Los tipos de cirugía para conservar el seno incluyen la tumorectomía (extracción de un tumor), la cuadrantectomía (extracción de una cuarta parte o de un cuadrante del seno) y la mastectomía segmentaria (extracción del cáncer así como de parte del tejido del seno alrededor del tumor y del revestimiento de los músculos del pecho debajo del tumor). También se llama cirugía para preservar el seno.
Cirugía plástica. Operación que restaura o mejora la apariencia de las estructuras del cuerpo. Cirujano. Médico que extirpa o repara una parte del cuerpo mediante una operación en el paciente.
Cirujano plástico. Cirujano que se especializa en reducir cicatrices o desfiguración que pueden ocurrir como resultado de accidentes, de malformaciones congénitas o de tratamiento de enfermedades.
Cirujano restaurador. Médico que puede volver a dar forma o a reconstruir (restaurar) quirúrgicamente una parte del cuerpo, como el seno de una mujer después de una cirugía por cáncer de seno.
Conducto. En medicina, un tubo o vaso del cuerpo por el que pasan fluidos o líquidos.
Cromosoma. Parte de una célula que contiene información genética. Con excepción de los espermatozoides y de los óvulos, todas las células humanas contienen 46 cromosomas.
Cuidados médicos de apoyo. Cuidados que se dan para mejorar la calidad de vida de pacientes que tienen una enfermedad grave o que pone la vida en peligro. El objeto de los cuidados médicos de apoyo es prevenir o tratar tan pronto como es posible los síntomas de una enfermedad, los efectos secundarios causados por el tratamiento de la enfermedad y los problemas psicológicos, sociales y espirituales relacionados con la enfermedad o su tratamiento. También se llaman cuidados para el bienestar, cuidados paliativos y control de síntomas.
Dietilestilbestrol (DES). Forma sintética de la hormona estrógeno que se recetó a mujeres embarazadas entre 1940 y 1971 porque se pensaba que prevenía la interrupción del embarazo. El dietilestilbestrol puede aumentar el riesgo de cáncer de útero, de ovarios o de seno en las mujeres que lo tomaron. El DES se ha asociado también con un riesgo mayor de carcinoma de células claras de la vagina o del cérvix en las hijas expuestas al dietilestilbestrol antes del nacimiento.
Dietista titulado. Profesional de la salud con capacitación especial en el uso de dietas y nutrición para mantener el cuerpo sano. Un dietista titulado puede ayudar al equipo médico a mejorar la salud nutricional de un paciente.
Ecografía. Procedimiento por el que ondas sonoras de alta energía (ultrasonido) se hacen rebotar en los tejidos u órganos internos para producir ecos. Las figuras de los ecos se ven en la pantalla de la máquina de ecografía y forman una imagen de los tejidos del cuerpo. También se llama ultrasonido.
Efecto secundario. Problema que ocurre cuando el tratamiento afecta tejidos u órganos sanos. Algunos efectos secundarios comunes del tratamiento de cáncer son la fatiga, el dolor, náuseas, vómitos, disminución del número de glóbulos sanguíneos, caída del pelo y llagas en la boca.
Enfermera de oncología. Enfermera que se especializa en el tratamiento y cuidado de personas con cáncer.
Esternón. Hueso largo y plano situado en el centro del pecho o tórax. El esternón está unido a la clavícula y a las siete primeras costillas.
Estradiol. Forma de la hormona estrógeno.
Estrógeno. Hormona producida por el cuerpo la cual ayuda a que se formen y mantengan las características sexuales femeninas y al crecimiento de los huesos largos. El estrógeno puede producirse también en el laboratorio. Puede utilizarse como un tipo de control de natalidad, para tratar los síntomas de la menopausia, trastornos menstruales, osteoporosis y otras enfermedades.
Estudio clínico. Tipo de estudio de investigación para probar qué tan bien funcionan los métodos nuevos en las personas. Estos estudios prueban nuevos métodos de detección, de prevención, de diagnóstico o de tratamiento de una enfermedad.
Examen clínico del seno. Examen físico del seno realizado por un profesional médico para buscar la presencia de masas y otros cambios.
Exemestano. Fármaco que se usa para tratar el cáncer de seno avanzado y para prevenir el cáncer de seno recurrente en mujeres posmenopáusicas que ya han sido tratadas con tamoxifeno. Está en estudio para el tratamiento de otros tipos de cáncer. El exemestano causa una disminución en la cantidad de estrógeno que produce el cuerpo. Es un tipo de inhibidor de aromatasa. También se llama Aromasin.
Factor de riesgo. Algo que puede aumentar la posibilidad de padecer una enfermedad. Algunos ejemplos de factores de riesgo de cáncer son la edad, los antecedentes familiares de ciertos cánceres, uso de productos de tabaco, ciertos hábitos alimenticios, obesidad, falta de ejercicio, exposición a la radiación o a otras sustancias que causan cáncer y ciertos cambios genéticos.
Fibroso. Que contiene o tiene el aspecto de fibras.
Fisioterapeuta. Profesional médico que enseña ejercicios y actividades físicas que ayudan a acondicionar los músculos y a recuperar la fuerza y movimiento.
Gammagrafía ósea. Técnica para crear imágenes de los huesos en una pantalla de computadora o película. Se inyecta en un vaso sanguíneo una pequeña cantidad de material radiactivo que viaja por el torrente sanguíneo. El material radiactivo se acumula en los huesos y es detectado por un escáner.
Ganglio linfático. Masa redondeada de tejido linfático que está rodeada por una cápsula de tejido conjuntivo. Los ganglios linfáticos filtran la linfa (fluido linfático) y almacenan linfocitos (glóbulos blancos). Están ubicados a lo largo de los vasos linfáticos. También se llama glándula linfática.
Ganglios linfáticos axilares. Ganglios linfáticos que se encuentran en la región de la axila que drenan la linfa del seno y de áreas cercanas.
Gen. Unidad funcional y física de la herencia que se pasa de padres a hijos. Los genes son segmentos de ADN; la mayoría contienen la información para producir una proteína específica.
Glándula. Órgano que produce una o más sustancias, tales como hormonas, jugos digestivos, sudor, lágrimas, saliva o leche.
Goserelina. Fármaco que pertenece a la familia de análogos de la hormona liberadora de gonadotropina. Se usa para bloquear la producción de hormonas en los ovarios o testículos.
HER2/neu. Proteína que participa en el crecimiento normal de las células. Se encuentra en algunos tipos de células cancerosas, como las de los senos y de los ovarios. Las células cancerosas que son extirpadas pueden ser analizadas para verificar la presencia de HER2/neu con el fin de decidir el mejor tratamiento. También se llama c-erbB-2, receptor 2 EGF humano y receptor 2 del factor de crecimiento epidérmico humano.
Hiperplasia atípica. Afección benigna (no cancerosa) en la que las células se ven anormales al microscopio y son numerosas.
Inhibidor de aromatasa. Fármaco que impide la formación de estradiol, una hormona femenina, al interferir con una enzima de la aromatasa. Los inhibidores de aromatasa se usan como un tipo de terapia hormonal para mujeres posmenopáusicas que tienen cáncer de seno que depende de hormonas.
Intravenoso. Dentro o en una vena. Intravenosa suele referirse a la forma en que se administra un medicamento u otra sustancia por una aguja o por un tubo insertado en la vena.
Lapatinib. Fármaco que se usa con otro fármaco anticanceroso para tratar el cáncer de seno que es HER2 positivo y que ha avanzado o se ha metastatizado (diseminado a otras partes del cuerpo) después del tratamiento con otros fármacos. Se está estudiando también para el tratamiento de otros tipos de cáncer. También se llama TYKERB.
Letrozol. Fármaco que se usa para tratar el cáncer de seno avanzado en mujeres posmenopáusicas. El letrozol causa una disminución en la cantidad de estrógeno producido por el cuerpo. Es un tipo de inhibidor de aromatasa. También se llama Femara.
Leucemia. Cáncer que comienza en el tejido que forma la sangre, como la médula ósea, y hace que se produzca una gran cantidad de glóbulos sanguíneos y que estos entren en el torrente sanguíneo.
Leuprorelina. Fármaco que impide que el cuerpo produzca testosterona (una hormona masculina) y estradiol (una hormona femenina). Puede detener el crecimiento de células cancerosas que necesitan hormonas para crecer. Es un tipo de análogo de la hormona liberadora de gonadotropina.
Linfa. Líquido claro que circula por el sistema linfático y transporta células que ayudan a combatir las infecciones y otras enfermedades. También se llama líquido linfático.
Linfedema. Afección en la que el exceso de fluido se acumula en el tejido y causa hinchazón. Puede presentarse en el brazo o pierna después de que se extraen los vasos o ganglios linfáticos de la axila o de la ingle o se tratan con radiación.
Linfoma de Hodgkin. Cáncer del sistema inmunitario que se caracteriza por la presencia de un tipo de célula llamada de Reed-Sternberg. También se llama enfermedad de Hodgkin.
Lobulillo. Lóbulo pequeño o una subdivisión de un lóbulo.
Lóbulo. Porción de un órgano, como el hígado, pulmón, seno, tiroides o cerebro.
Maligno. Canceroso. Los tumores malignos pueden invadir y destruir tejidos cercanos y diseminarse a otras partes del cuerpo.
Mamografía. Radiografía del seno. Mamografía de detección. Radiografía de los senos o mamas que se toma para detectar cáncer de seno en ausencia de signos o síntomas.
Mamografía de diagnóstico. Radiografía de los senos o mamas que se usa para buscar la presencia de cáncer de seno después de haber encontrado un bulto u otro signo o síntoma de cáncer de seno.
Mastectomía. Cirugía para extirpar el seno o la mama (o tanto tejido del seno o mama como sea posible).
Mastectomía parcial. Extirpación del cáncer y de algo de tejido del seno alrededor del tumor y del revestimiento que cubre los músculos del pecho debajo del tumor. Por lo general, se extraen también algunos de los ganglios linfáticos bajo el brazo. También se llama mastectomía segmentaria.
Mastectomía radical modificada. Cirugía para el cáncer de seno en la que se extirpan el seno, todos los ganglios linfáticos bajo el brazo o la mayor parte de ellos y el recubrimiento que está sobre los músculos del pecho. Algunas veces el cirujano extirpa también parte de los músculos de la pared del pecho.
Mastectomía segmentaria. Extirpación del cáncer así como de parte de tejido del seno que rodea al tumor y del recubrimiento de los músculos del pecho debajo del tumor. Por lo general, también se extraen algunos de los ganglios linfáticos bajo el brazo. También se llama mastectomía parcial.
Mastectomía total. Extirpación del seno. También se llama mastectomía simple.
Material de contraste. Tinte u otra sustancia que ayuda a que se vean zonas anormales del interior del cuerpo. Se administra por inyección en una vena, mediante enema o por la boca. El material de contraste puede usarse con rayos X, con exploración de tomografía computarizada, con resonancia magnética o con otras pruebas de imágenes.
Menopausia. Época en la vida de una mujer cuando los ovarios dejan de funcionar y sus períodos menstruales cesan. Por lo general, la menopausia natural se presenta alrededor de los 50 años de edad. La mujer está en la menopausia cuando no ha tenido un periodo durante 12 meses consecutivos. Los síntomas de la menopausia incluyen sofocos o bochornos, cambios del estado de ánimo, sudores nocturnos, sequedad vaginal, problemas de concentración e infecundidad.
Menstruación. Secreción periódica de sangre y tejidos procedente del útero. De la pubertad hasta la menopausia, la menstruación ocurre aproximadamente cada 28 días, pero no cuando la mujer está embarazada.
Metástasis. Diseminación del cáncer de una parte del cuerpo a otra. El tumor formado por células que se han diseminado se llama “tumor metastático” o “metástasis”. El tumor metastático contiene células que son como las del tumor original (primario). El plural de metástasis es metástasis (invariable).
Metastático. Relacionado con la metástasis, la cual es la diseminación del cáncer desde una parte del cuerpo a otra.
Microcalcificaciones. Pequeños depósitos de calcio en el seno que no se pueden sentir pero que pueden detectarse en una mamografía. Un conjunto de estas pequeñísimas partículas de calcio puede indicar la presencia de cáncer.
Obesidad. Cantidad no saludable, anormalmente elevada, de grasa en el cuerpo.
Oncólogo. Médico que se especializa en diagnosticar y tratar el cáncer mediante el uso de quimioterapia, de terapia dirigida, terapia hormonal y terapia biológica. El oncólogo con frecuencia es el principal proveedor de servicios médicos para una persona con cáncer. Provee también cuidados médicos de apoyo y puede coordinar el tratamiento dado por otros especialistas.
Oncólogo radiólogo. Médico especializado en usar radiación para tratar el cáncer.
Ovarios. Par de glándulas reproductoras femeninas en las cuales se forman los óvulos o huevos. Los ovarios están ubicados en la pelvis, uno en cada lado del útero.
Patólogo. Médico que identifica enfermedades mediante el estudio de células y tejidos al microscopio.
Periodo menstrual. Secreción periódica de sangre y tejidos procedente del útero. De la pubertad hasta la menopausia, la menstruación ocurre aproximadamente cada 28 días, pero no cuando la mujer está embarazada.
Pezón. Zona pequeña, elevada, en el centro del seno o de la mama por la que fluye leche al exterior.
Precanceroso. Término usado para describir un estado que puede convertirse en cáncer. También se llama premaligno.
Progesterona. Tipo de hormona producida por el cuerpo que juega un papel en el ciclo menstrual y en el embarazo. La progesterona puede producirse también en el laboratorio. Puede usarse como un tipo de control de natalidad y para tratar trastornos menstruales, infecundidad, los síntomas de la menopausia y otras afecciones.
Prótesis. Dispositivo, tal como una pierna artificial, que reemplaza una parte del cuerpo.
Prueba de receptores de hormonas. Prueba para medir la cantidad de ciertas proteínas, llamadas receptores de hormonas, en el tejido canceroso. Las hormonas pueden unirse a estas proteínas. Una concentración alta de receptores de hormonas puede indicar que las hormonas ayudan a que crezca el cáncer.
Quimioterapia. Tratamiento con fármacos que destruyen células cancerosas.
Quiste. Bolsa o cápsula en el cuerpo. Puede estar lleno de líquido o de otro material.
Radiación por implante. Tipo de radioterapia en la que material radiactivo sellado en agujas, semillas, alambres o catéteres es colocado directamente dentro o cerca de un tumor. También llamada braquiterapia, radioterapia interna o radiación intersticial.
Radiactivo. Que emite radiación. Radioterapia. Uso de radiación de alta energía proveniente de rayos X, de rayos gamma, de neutrones y de otras fuentes para destruir las células cancerosas y para reducir tumores. La radiación puede provenir de una máquina fuera del cuerpo (radioterapia de haz externo) o de material radiactivo colocado en el cuerpo cerca de las células cancerosas (radioterapia interna). La radioterapia sistémica usa una sustancia radiactiva, tal como un anticuerpo monoclonal radiomarcado, que circula por el torrente sanguíneo a los tejidos de todo el cuerpo.
Radioterapia externa. Radioterapia que usa una máquina para concentrar rayos de alta energía en el cáncer desde afuera del cuerpo. También se llama radiación de haz externo.
Radioterapia interna. Tipo de radioterapia en la cual material radiactivo sellado en agujas, semillas, alambres o catéteres es colocado directamente dentro o cerca de un tumor. También llamada braquiterapia, radiación por implante o radiación intersticial.
Rayos X. Tipo de radiación de alta energía. En dosis bajas, los rayos X se usan para diagnosticar enfermedades al producir imágenes del interior del cuerpo. En dosis elevadas, los rayos X se usan para tratar el cáncer.
Resonancia magnética (RM). Procedimiento en el que ondas de radio y un magneto potente conectado a una computadora se usan para crear imágenes detalladas de zonas internas del cuerpo. Estas imágenes pueden mostrar la diferencia entre tejidos normales y tejidos enfermos. La resonancia magnética produce mejores imágenes de órganos y tejido blando que otras técnicas de exploración como la tomografía computarizada (TC) o la radiografía. La resonancia magnética es especialmente útil para obtener imágenes del cerebro, la columna vertebral, el tejido blando de las articulaciones y el interior de los huesos. También se llama imagen de resonancia magnética, imágenes por resonancia magnética nuclear.
Tamoxifeno. Fármaco usado para tratar ciertos tipos de cáncer de seno o mama en mujeres y en hombres. También se usa para prevenir el cáncer de seno en las mujeres que tuvieron carcinoma ductal in situ (células anormales en los conductos del seno) y en mujeres que tienen alto riesgo de presentar cáncer de seno. El tamoxifeno bloquea los efectos de la hormona estrógeno en el seno.
Tejido. Grupo o capa de células que funcionan juntas para llevar a cabo una función específica.
Terapia adyuvante. Tratamiento que se da después del tratamiento principal para aumentar las posibilidades de curación. La terapia adyuvante puede incluir quimioterapia, radioterapia, terapia hormonal, terapia dirigida o terapia biológica.
Terapia dirigida. Tipo de tratamiento que usa fármacos u otras sustancias, como anticuerpos monoclonales, para identificar y atacar células cancerosas específicas. La terapia dirigida puede tener menos efectos secundarios que otros tipos de tratamiento del cáncer.
Terapia hormonal. Tratamiento que añade, bloquea o elimina hormonas. Para ciertos estados (como la diabetes o la menopausia), las hormonas se administran para ajustar las concentraciones bajas de hormonas. Para hacer lento o detener el crecimiento de ciertos cánceres (como el de próstata y de seno), se pueden administrar hormonas sintéticas u otros fármacos para bloquear las hormonas naturales del cuerpo. Algunas veces es necesaria la cirugía para extirpar la glándula que produce las hormonas. También se llama terapia endócrina, tratamiento hormonal u hormonoterapia.
Terapia hormonal menopáusica. Hormonas (estrógeno, progesterona o ambos) que se administran a mujeres después de la menopausia para reemplazar las hormonas que ya no son producidas por los ovarios. También se llama terapia de reemplazo hormonal.
Terapia local. Tratamiento que afecta las células en el tumor y en la zona cercana al mismo.
Terapia neoadyuvante. Tratamiento que se administra como primer paso para reducir el tumor antes del tratamiento principal, que generalmente consiste en cirugía. Ejemplos de terapia neoadyuvante son la quimioterapia, la radioterapia y la terapia hormonal. Es un tipo de terapia de inducción.
Terapia sistémica. Tratamiento que usa sustancias que viajan por el torrente sanguíneo y que llegan y afectan a las células de todo el cuerpo.
Tomografía computarizada (TC). Serie de imágenes detalladas del interior del cuerpo tomadas desde distintos ángulos. Las imágenes son creadas por una computadora conectada a una máquina de rayos X. También se llama tomografía axial computarizada (CAT) y exploración por tomografía computarizada.
Trastuzumab. Un anticuerpo monoclonal que se une al HER2 (receptor del factor de crecimiento epidérmico humano 2) y puede destruir las células cancerosas HER2 positivas. Los anticuerpos monoclonales son sustancias producidas en el laboratorio que pueden localizar y unirse a sustancias en el cuerpo, incluyendo a células cancerosas. El trastuzumab se usa para tratar el cáncer de seno HER2 positivo que se ha diseminado después del tratamiento con otros fármacos. También se usa con otros fármacos contra el cáncer para tratar el cáncer de seno HER2 positivo después de la cirugía. También se llama Herceptina.
Tubo digestivo. Órganos por los que pasan los alimentos y líquidos cuando se toman, digieren y eliminan. Estos órganos son la boca, el esófago, estómago, intestinos delgado y grueso, recto y ano.
Tumor. Masa anormal de tejido que resulta cuando las células se dividen más de lo debido o no mueren cuando deberían. Los tumores pueden ser benignos (no cancerosos) o malignos (cancerosos). También se llama neoplasia.
Tumorectomía. Cirugía para extraer o extirpar tejido anormal o canceroso de un seno y una pequeña cantidad de tejido normal alrededor de este. Es un tipo de cirugía conservadora del seno.
Vasos linfáticos. Tubos delgados que llevan la linfa (líquido o fluido linfático) y glóbulos blancos de la sangre por el sistema linfático.
Este texto puede copiarse o usarse con toda libertad. Sin embargo, agradeceremos que se dé reconocimiento al Instituto Nacional del Cáncer como creador de esta información. El material gráfico puede ser propiedad del artista o del editor por lo que tal vez sea necesaria su autorización para poder usarlo.

